High Frequency Ventilation
High Frequency Jet Ventilator
Jet-Ventilation
Inhaltsverzeichnis
- 1 High Frequency Ventilation
- 1.1 1. Begriffsdefinitionen
- 1.2 2. Beatmungskatheter – Grundlagen
- 1.3 JET-VENTILATOREN
- 1.4 3. Infraglottische Jetventilations-Beatmungstechniken
- 1.5 Ventilationseinstellung bei Stenose und transtrachealer Jetventilation:
- 1.6 Ventilationseinstellung bei Stenose und transoraler infraglottischer Jetventilation
- 1.7 4. Supraglottische Jet-Ventilation
- 1.8 Folgende Respiratorgrundeinstellung hat sich als geeignet erwiesen:
- 1.9 5. Stenose
- 1.10 Ventilationseinstellung bei Stenose und infraglottischer Jet-Ventilation:
- 1.11 Ventilationseinstellung bei Stenose und infraglottischer Jet-Ventilation:
- 1.12 Ventilationseinstellung bei Stenose und supraglottischer Jet-Ventilation:
- 1.13 6. Percutane transtracheale Jet Ventilation (PTTJV) in der Notfallsmedizin
- 1.14 7. Endoluminale Schienung Stent
- 1.15 Anaesthesie: TIVA Hypnotica, Analgetica, Relaxation
- 1.16 8. Laserchirurgie
- 1.17 9. Hochfrequenzbeatmung und Laserchirurgie
- 1.18 10. Trachealresektion
- 1.19 11. Bronchoskopie
1. Begriffsdefinitionen
- Unter dem Begriff Jet versteht man die gerichtete Verabreichung eines komprimierten Gasvolumens mit hohem Druck ( 2-3 bar ) mit hoher Geschwindigkeit durch eine Düse
- Der Begriff Hochfrequenzbeatmung ist durch folgende Charakteristika gekennzeichnet:
- Es werden kleine Einzelgasportionen mit einem Tidalvolumen von 1 bis 3 ml pro kg Körpergewicht verabreicht. Im Vergleich dazu betragen die Tidalvolumina bei der konventionellen Beatmung 6 bis 10 ml pro kg Körpergewicht.
- Hohe variable Atemfrequenzbereiche zwischen 60 und 1500 Hübe pro Minute.
- Der Gasaustausch erklärt sich durch eine Kombination verschiedener Gasströmungsmechanismen
Operativ verwendbare Techniken
- High frequency Jet Ventilation
Das Gas wird mit einer Frequenz von mehr als 100 Impulsen/min (maximale Frequenz 600 – 900 Impulse/min ) verbreicht. - Low frequency Jet Ventilation
Auch als niederfrequente oder normofrequente Jet-Ventilation bezeichnet.Das Jet-Gas wird mit niedriger Beatmungsfrequenz ( 10- 30 Impulsen /min ) appliziert. - Combined High Frequency Jet Ventilation ( CHFJV )
Bezeichnet die kombinierte Anwendung einer Hochfrequenzbeatmung mit einer zweiten Beatmungstechnik ( Konventionelle Beatmung – z.B. CPPV ) oder auch die Kombination mit einer zweiten Jet-Technik ( normofrequente Jet-Ventilation mit hochfrequenter Jet-Ventilation -SHFJV) - Hayek – Oscillator
Sonderform einer extern applizierten Hochfrequenzbeatmung
Applikationsmöglichkeiten des Jet-Gases
Das Gas, welches von einem Hochfrequenzbeatmungsgerät erzeugt wird, muß in weiterer Folge in die Lunge des Patienten appliziert werden, wobei sich jedoch nur wenige Applikationsformen in der klinischen Anwendung sowohl im operativen Bereich als auch in der Intensivmedizin etabliert haben.
Infraglottische Jet-Ventilation:
Die Abgabe des Jet Gases liegt unterhalb der Stimmbandebene – infraglottisch
Supraglottische Jet-Ventilation:
Die Abgabe des Jet Gases erfolgt oberhalb der Stimmbandebene – supraglottisch
2. Beatmungskatheter – Grundlagen
Da es kaum industriell speziell für die Jet-Beatmung gefertigte Katheter gibt, werden in vielen Zentren individuelle Einzelanfertigungen verwendet, oder es werden Katheter eingesetzt, die eigentlich zu einem anderen Zweck gefertigt wurden, so zum Beispiel doppelläufige Magensonden, zweilumige oder dreilumige Cavakatheter, Leadercath oder Arterienlines .Um sich für den Einsatz im Zusammenhang mit der hochfrequenten Jet-Ventilation zu eignen, sollte ein Beatmungskatheter folgende Eigenschaften aufweisen:
- Die Katheter sollen eine möglichst geringe Compliance aufweisen, um eine Veränderung der Dynamik des Jet-Gases ( Druck, Geschwindigkeit ) zu vermeiden.
- Die Katheter sollten eine ausreichend große Rigidität besitzen, und diese auch intraoperativ auch bei Erwärmung beibehalten, damit Flatterbewegungen des Katheters vermieden werden. Dies ist besonders für den Einsatz in der Thoraxchirurgie entscheidend.
- Katheter, die in der Thoraxchirurgie verwendet und in den Bronchialbereich vorgeschoben werden, müssen einen geringen Außendurchmesser (2 mm) aufweisen, um einen ausreichenden Abstrom des Atemgases zu gewährleisten und so die Gefahr eines Barotraumas gering zu halten.
- Sind laserchirurgische Eingriffe geplant, so wäre ein lasersicherer Beatmungskatheter wünschenswert. Es sind spezielle laserresistente Jet-Sonden ( Hunsaker-Katheter bezw. Laserjet-Sonde – Fa.Acutronic, Fa.Carl Reiner ) im Handel erhältlich.Eine weitere Möglichkeit stellte vor einigen Jahren das Umwickeln des Jet-Katheters mit einer nicht reflektierenden Metallfolie dar. Diese Vorgangsweise hatte den günstigen Nebeneffekt, daß der Katheter dadurch steifer wurde und Flatterbewegungen so vermieden werden konnten. In Anbetracht, dass jedoch lasersichere Materialien zur Verfügung stehen, sollte diese Form der Applikation nicht mehr verwendet werden.
Hunsaker-Katheter
Hunsaker Mon-Jet –Katheter ( Medtronic Xomed, Jacksonville, FL.USA )
Indikation
Ist ein speziell für mikrolaryngeale Eingriffe entwickelter Jet-Katheter, der für eine monofrequente Jet-Ventilation geeignet ist. Geeignet ist der Katheter für Eingriffe mit normaler Glottisweite und für mäßiggradige Stenosen in der Glottis oder Subglottis. Der Katheter ist nicht absolut lasersicher, bei
Anwendung in der Laserchirurgie mit geringer Wattintensität ist er jedoch verwendbar.

Der Jet-Katheter besitzt eine Länge von 35 cm. Er hat ein Lumen durch welches das Jet-Gas appliziert wird und dessen Gasaustrittsöffnung distal am Ansatz des grünen Körbchens ist. Eine weitere am Katheter aufsitzende Line dient dem Monitoring.
Technik
 Die Abbildung links zeigt das distale Ende des Jet-Katheters. Drei cm oberhalb der Jet-Düsenöffnung befindet sich ein weiteres Katheterlumen , über welches die Beatmungsdruckmessung oder die Messung des endexspiratorischen CO2 erfolgen kann. Unmittelbar nach der Jet-Düsenaustrittstelle zweigt sich das grüne Körbchen auf. Das Körbchen dient der Stabilisierung des Jet-Katheters und verhindert massive Schwankungen desselben.
Die Abbildung links zeigt das distale Ende des Jet-Katheters. Drei cm oberhalb der Jet-Düsenöffnung befindet sich ein weiteres Katheterlumen , über welches die Beatmungsdruckmessung oder die Messung des endexspiratorischen CO2 erfolgen kann. Unmittelbar nach der Jet-Düsenaustrittstelle zweigt sich das grüne Körbchen auf. Das Körbchen dient der Stabilisierung des Jet-Katheters und verhindert massive Schwankungen desselben.
Der Katheter besitzt am distalen Ende einen Durchmesser von nahezu 5 mm, sodaß er bei größeren laryngealen oder subglottischen Stenosen oder auch bei Kleinkindern oder Säuglingen aufgrund seiner Größe nicht plaziert werden kann.
Beatmungsgerät: Twin Stream – Verwendung des 1-Lumen Modus
keine Druckmessung anschließen. Es erfolgt eine Pausendruckmessung zwischen den Jet-Impulsen
Grenzen – Gefahren: Nicht anwendbar bei schweren Stenosen der Glottis oder Subglottis.Erhöhtes Risiko eines möglichen Barotraumas, wenn der Gasabfluß blockiert ist. Im Falle der Anwendung bei Stenosen.Verwendung eines Respirators mit eingestellter Druckbegrenzung dadurch Verminderung des Risikos eines Barotraumas.
Applikation: infraglottisch translaryngeal
Im Handel sind auch andere Jet-Katheter zur infraglottischen Jetventilation erhältlich wie einlumige Katheter oder Katheter mit einer zweiten Line für das Monitoring. Die Länge der Katheter erlaubt es sie bei Notwendigkeit auch nasal platzieren zu können. Das Kathetermaterial besteht aus nicht inflammierbaren Laser resistenten Material. Die angebotenen Katheter haben einen externen Durchmesser von 2,6 – 5,5 mm und eine Länge von 35-70 cm. Wobei hier oft durch laufende Weiterentwicklungen Änderungen auftreten. Für einen sehr engen Atemweg eignet sich besonders ein einlumiger Katheter mit monofrequenter Jet-Ventilation.
Jet bezw. Laserjet-Katheter – Fa. Acutronic
Der Jet-Katheter hat eine Länge von 35 cm bezw. der laser-resistenter Jet-Katheter aus Teflon hat eine Länge von 40 oder 70 cm, äußerer Durchmesser 3,4 mm. Er besitzt zwei Lumina, eines zur Applikation des Jet-Gases, das zweite Lumen zur Messung des endexpiratorischen CO2 oder zur Messung des Atemwegsdruckes.

Jet bezw. Laserjet-Katheter – Fa. Carl Reiner Wien
In vermehrtem Umfang werden Jet-Katheter angeboten, welche zusätzliche Funktionen aufweisen sollen. Als nachteilig muss jedoch angesehen werden, dass mit jedem neuen Lumen der Durchmesser des Jet-Katheters und damit die operative Einschränkung des Platzes für den Operateur zunimmt. Daher kann derzeit kein endgültiges Urteil über die Effektivität dieser Neuentwicklungen abgegeben werden.

JET-VENTILATOREN
- Hayek Oscillator : Elektronischer Respirator zur Durchführung einer externen Hochfrequenzbeatmung mit einem Kürass Ein mikrochirurgische Eingriff ohne Jet-Katheter kann durchgeführt werden, jedoch treten starke Vibrationen auf, die das Operieren stark beeinträchtigen.
- Bronchotron: pneumatisch betriebener Jet-Ventilator Fa. Bird – USA
Er ermöglicht eine Combined High Frequency Jet Ventilation: Kombination Normofrequente Jet-Ventilation mit hochfrequenter Jet-Ventilation. Dieser Respirator wurde durch den Twin Stream Ventilator ersetzt. - Universal Jet Ventilator, MONSOON III Fa..Acutronic
Die Weiterentwicklung der anfänglich vorhandenen single Jet-Ventilation erlaubt nun mittels einer double Jet Erweiterung – entsprechend dem Vorbild des Twinn Stream ebenfalls eine Beatmung auf zwei Druckplateaus. - TwinStream Respirator: Elektronischer Respirator mit zwei variabel einstellbaren Jet-Strömen. Er ermöglicht eine isolierte monofrequente oder eine kombinierte ( Combined High Frequency Jet Ventilation ) Jet-Ventilation. FIO2 Messung, ETCO2-Messung , Druck- monitoring mit Druckbegrenzung.
Die Abbildung unten zeigt den Bildschrirm des Respirators“TwinStream„unter Verwendung der beiden Jet-Ströme. Zu sehen ist eine Beatmung im Larygoskop-Modus. Die Beatmung wird über ein Jet-Laryngoskop durchgeführt. Die normofrequente Jet-Ventilation erzeugt das obere Druckplateau, die synchrone hochfrequente Jet-Ventilation erzeugt das untere Druckplateau (einem positiv endexspiratorischen Druck entsprechend).Jede Jet-Einheit kann in ihrer Einstellung verändert oder auch abgeschaltet werden.
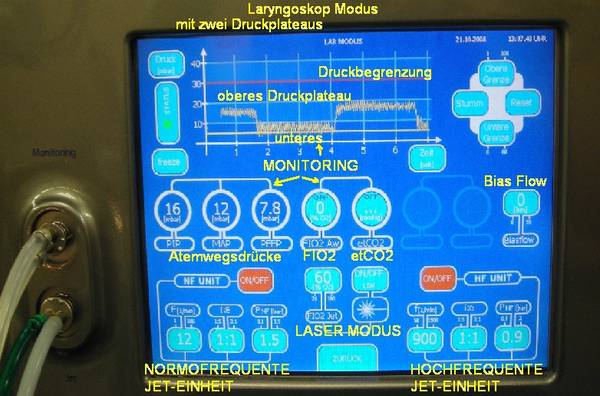

TwinStream Respirator bei Verwendung nur eines Jet Stromes (Abb.oben) mit einem 1-Lumen Katheter. Alle zur Überwachung nicht notwendigen Parameter werden ausgeblendet. Die einstellbare Pausen-Druckbegrenzung schließt eine Überblähung der Lunge (Barotrauma) aus.
Schnellstart des Twinstream Respirators:
Es kann vorkommen, dass der Jet-Respirator akut gebraucht wird und dass der normale Startvorgang des Respirators zu lange dauert. In diesem Falle ist ein verkürzter Start unter folgendem Vorgehen möglich:
-
Druckluft und Sauerstoffschläuche von den Wandanschlüssen diskonnektieren (falls bereits angesteckt)
-
Stromversorgung anstecken
-
Gerät am Hauptschalter einschalten
Selbsttest wird gestartet – jedoch wird er nicht bestanden (keine DL und O2) -
Fehlgeschlagener Selbsttest mit OK bestätigen, danach gelangt man in das Hauptmenü
-
Gasversorgung anschließen (DL/O2)
- 8 Sekunden warten
-
Gerät am Hauptschalter ausschalten (Stromausfallalarm ertönt)
- Gerät wieder einschalten
-
„Fast-startup“ wird durchgeführt und die zuletzt funktionierende Kalibration des Gerätes wird geladen.
Befeuchtung
Monsoon-Respirator: Mittels einer Rollerpumpe wird erwärmte Flüssigkeit dem Gasstrom zugefügt.
Twinstream: Die Weiterentwicklung der Jet-Laryngoskope ermöglicht nun eine kontinuierliche Befeuchtung und Erwärmung des Atemgases. Über den sogenannten Bias-Flow wird das Gas der Beuchtungseinheit zugeführt und in ihr erwärmt und befeuchtet.
-
Die Zentraleinheit (weiß) umfasst die elektronische Steuereinheit
-
Befeuchterkammer für einmaligen oder mehrmaligen Gebrauch (blau), die auf der Zentraleinheit fixiert wird.
-
Schlauchsystem (gelb)
Der kurze Schlauchschenkel transportiert das vom Respirator kommende, zu befeuchtende und zu erwärmende Beatmungsgas, zur Befeuchterkammer. Der lange gelbe Schlauchschenkel transportiert das nun erwärmte und befeuchtete Gas von der Beatmungskammer zum Jet-Laryngoskop. Der distale Metallabschnitt wird mit dem Jet-Laryngoskop konnektiert.
Vorgehen zur Innbetriebnahme der Befeuchtung:
Einschalten der Zentraleinheit; Konnektion der Kabelverbindung für die Beheizung der Schläuche; Füllung der Befeuchtungskammer mit 500 ml Aqua dest; Einstellung der gewünschten Soll-Temperatur, Einstellung des Bias-Flows am Respirator (TwinStream) ( 20-40-55 l/min); Konnektion des metallenen Endstückes der Befeuchtung an der Vorderseite des Jet-Laryngoskopes.

Bestandteile der Befeuchtung für die
operative Anwendung
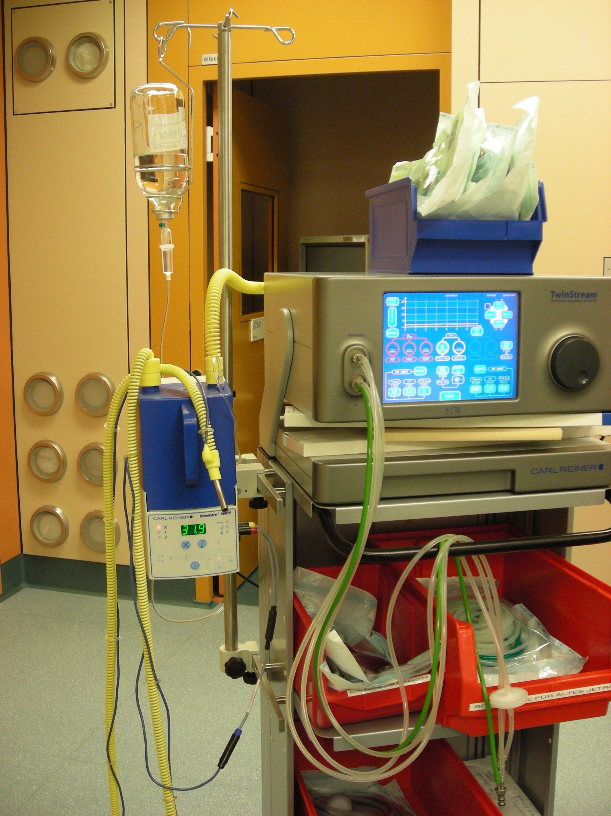
Aufbau des Jet-Ventilators mit Befeuchtung
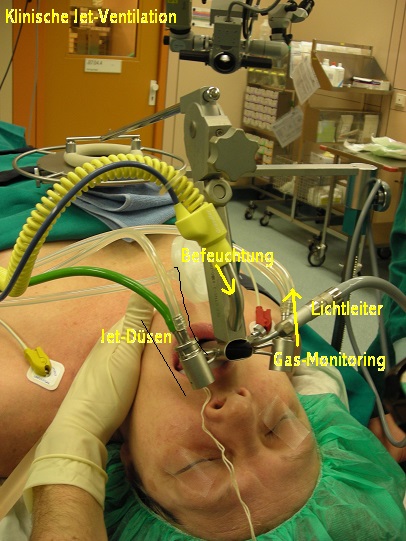
Patient mit Jet -Laryngoskop und Befeuchtung
Links ist die Befestigung der Jet Düsen. An der rechten Seite befindet sich das Gas-Monitoring (FIO2 u.ETCO2) sowie der Lichtleiter. In den Griff des Jet-Laryngoskopes wird die Befeuchtung angebracht.
Die Befeuchterkammer wird über eine herkömmliches Infusionsbesteck mit ca.500ml Aqua gefüllt. Die Infusios-Flasche muß offen bleiben, damit sich die Befeuchterkammer jederzeit Flüssigkeit zuführen kann, wenn die Notwendigkeit besteht. In der Kammer ist ein Schwimmer eingebaut, der den Zufluß, wenn notwendig, verschließt. Somit muß eine kontinuierliche Wasserzufuhr vorhanden sein. Bei einer OP-Pause zwischen zwei Operationen soll die Heizung abgeschaltet werden.
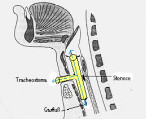
3. Infraglottische Jetventilations-Beatmungstechniken
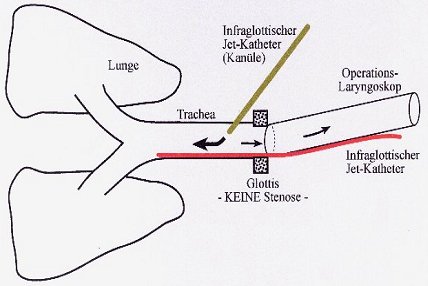
Infraglottische transtracheale (grün) bezw. transorale (rot) Jet-Ventilation
3.1. Transtracheale Hochfrequenz-Jetventilation (TTHFJV)
Die transtracheale oder transkrikoidale Jet-Ventilation (Abbildung 1) (Bourgain et al. 2001) ist eine einfache und sichere Technik der Beatmung bei endoskopischen laryngealen Eingriffen als auch bei laserchirurgischen Eingriffen. Als Vorteil werden der nicht erforderliche endotracheale Tubus, die ausgezeichnete Sicht des Operateurs auf den Larynx und damit verbundene optimale Arbeitsbedingungen angesehen. Bei den meisten Patienten besteht auch eine zufriedenstellende Oxygenation und Ventilation. Ist diese Technik unbestritten ausgezeichnet für laryngeale Eingriffe mit normaler Glottisweite geeignet, so stellt sich jedoch auch die Frage, ob und inwieweit sie auch bei Eingriffen mit zunehmender Einengung des Atemweges unterschiedlichen Ausmaßes anwendbar ist.
Klinische Anwendungen zeigen, dass die transtracheale Jetventilation eine weitere mögliche Beatmungstechnik bei Patienten mit supraglottischer oder auf Ebene der Glottis bestehender Atemwegsobstruktion ist, die durch die klinische Stridor-Symptomatik gekennzeichnet sein kann.
Bereits Ravussin et al. (1987) hat die erfolgreiche Anwendung der transtrachealen Jetventilation bei zwei Kindern in einem Alter von 4 Monaten und 5 Jahren mit laryngealer Obstruktion beschrieben. Bei dem vier Monate alten Kind wurde der transtracheale Zugangsweg zwischen dem ersten und zweiten Trachealring, bei dem fünfjährigen Kind transkrikoidal vorgenommen.
Depieraz et al. (1995) beschrieb später die erfolgreiche Anwendung der transtrachealen Jetventilation bei einem pädiatrischen Patientengut von 16 Kindern mit aufeinanderfolgenden 28 Eingriffen. Alle Kinder wiesen schwere stenosierende Veränderungen am Larynx bzw. im oberen Trachealbereich auf. Die Autoren wiesen darauf hin, dass durch diese Beatmungstechnik eine sonst zumindest vorübergehend notwendige Tracheotomie vermieden werden konnte. Es traten drei Komplikationen auf: ein chirurgisch bedingtes Emphysem, ein Pneumothorax (totale Gasabflussblockade bei fehlendem Druckmonitoring in den Atemwegen) und eine Nervus vagus-induzierte Kreislaufreaktion. Alle Komplikationen wurden behoben. Von Ross-Anderson et al. (2011) wird über die Anwendung der transtrachealen Jetventilation beim schwierigen Atemweg in einem Patientengut von 50 Patienten, die eine schwere Beeinträchtigung des Atemweges aufwiesen, berichtet. Das Ausmaß der Lumeneinengung betrug bei diesen Patienten mehr als 70%. Die Autoren beschrieben lediglich das Auftreten von sogenannten „Minor-Komplikationen“ mit einer Inzidenz von 20%, dies betraf vor allem Knickungen des Jetkatheters und geringe Blutungen. Schwerwiegende Komplikationen traten nicht auf.
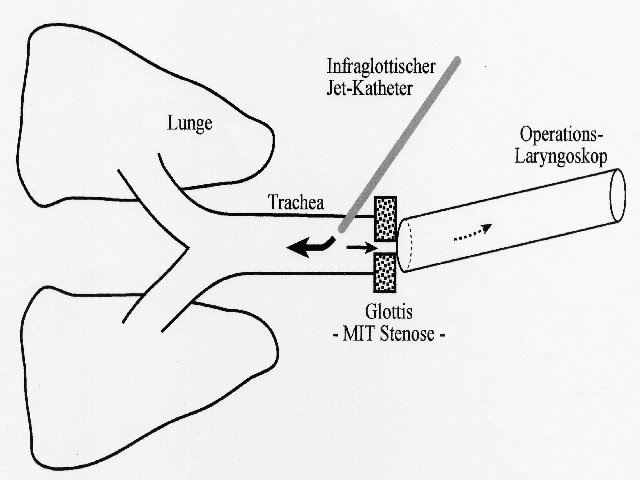
Schematische Darstellung der transkrikoidalen Plazierung des Jet-Katheters (z.B. Nadel nach Ravussin) bei Vorliegen eine Glottis-Stenose.
Vorteile: Die transtracheale Jetventilation bietet beim Management des erwartet schwierigen Atemweges einige Vorteile wie: Sicherstellung des Atemweges vor Einleitung der Allgemeinanästhesie, Vermeidung der Notwendigkeit eines Tracheostomas, uneingeschränkte Sicht zum Kehlkopf bei geplantem operativen Vorgehen.
Durchführung der Punktion: Übersteckung des Halses, wenn möglich sollte eine Infiltration der Punktionsstelle mit Lidocain 2% vor Punktion erfolgen; Verwendung eines Jet-Ventilationskatheters nach Ravussin (VBM Medizintechnik GmbH, Sulz, Deutschland; Abbildung 2). Der Katheter besitzt eine innenliegende Stahlkanüle auf die eine mit Wasser gefüllte Spritze aufgesetzt werden kann. Sicherstellung der Punktion des trachealen Lumens durch Aspiration von Luft. Die innenliegende Stahlkanüle wird mit der Spritze zurückgezogen und ggf. kann kurzfristig die Konnektion des Katheters an die Kapnographie erfolgen und somit die intratracheale Lage bewiesen werden.
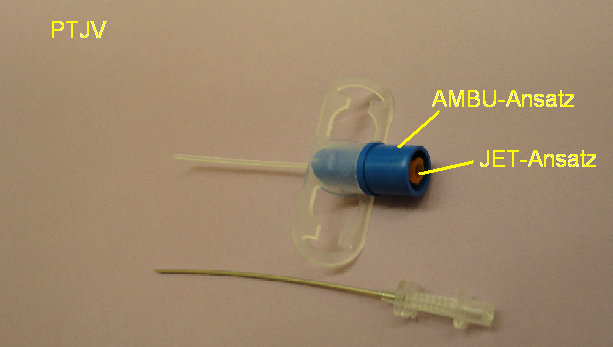
Jetventilationskatheter mit der innenliegenden Stahlkanüle (VBM-Medizintechnik GmbH, Sulz, Deutschland)
Beatmungstechnische Anforderungen: Die maschinelle Beatmung sollte mit einem elektronischen Respirator durchgeführt werden. Als Beatmungsdruckmonitoring wird von modernen Jet-Respiratoren bei Verwendung eines Jet-Katheters mit nur einem Lumen die Pausendruckmessung angewandt. Zwischen zwei abgegeben Jet-Gasimpulsen wird in derselben Druckleitung in der Phase der exspiratorischen Pause der Druck gemessen, der als Pausendruck bezeichnet wird. Dabei wird nicht der Druck zwischen zwei Jet-Impulsen sondern der Gesamtdruck in der Lunge gemessen. Dadurch wird die Kurve angehoben.
Wenn die Exspiration des Gases behindert wird steigt dieser Pausendruck an. (Abbildung ) Am Beatmungsdruckmonitoring kann die Höhe des tolerablen gewünschten Pausendruckes eingestellt werden. Wird das eingestellte Drucklimit erreicht, sistiert die Abgabe des Jet-Gasimpulses. Auf diese Weise kann eine Überblähung der Lunge und damit die Gefahr eines Barotraumas verhindert werden.
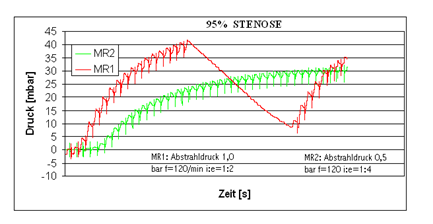
Zeigt die das Verhalten des Beatmungsdruckes in der Lunge bei Verwendung eines einlumigen Jet-Katheters und der gleichzeitigen Simulation einer hochgradigen Stenose bei zwei unterschiedlichen Respiratoreinstellungen. Mit zunehmender Volumsfüllung der Lunge kommt es zu einem Anstieg des intrapulmonalen Druckes. Durch die eingestellte Druckbegrenzung ( bei 40 mbar) wird am Respirator die Beatmung abgeschaltet und es kommt zu einem Druckabfall (rote Kurve)
Da bei höhergradigen Stenosen und poststenotischer Applikation des Jet-Gases die Gefahr einer Einschränkung des Gasabflusses besteht, ist dadurch prinzipiell das Risiko eines Barotraumas erhöht. Bei fehlender Beatmungsdruckmonitoring ist daher eine Geräteeinstellung anzustreben, die einen sicheren Gasabfluss durch die vorhandene Stenose ermöglicht. Daher sollte in dieser Situation die Jetfrequenz niedrig gehalten werden. Die Inspirationszeit sollte kurz, die Exspirationszeit jedoch lang sein. Der Geräteabstrahldruck, mit dem das Gas aus der Jet-Düse tritt, sollte gering gehalten werden.
Komplikationen: Barotrauma, subkutanes Emphysem, Pneumomediastinum, Punktion des Oesophagus mit Überdehnung des Magens, Hämatome
Bourgain et al. (2001) beschreibt bei 643 Patienten folgende Komplikationen: 8,4% subkutanes Emphysem, 2% subkutane Ausbreitung des Emphysems im Gesicht, 2,5% Pneumomediastinum, 1% Pneumothoraces
Russel et al.(2000) beschreibt bei 90 Patienten mit infraglottischer Kathetertechnik eine Komplikationsrate von 10% und den Brand eines Jet-Katheters, Gilbert TB (1998) Magenruptur nach Fehllage eines Jet-Katheters.
Insgesamt ist die Inzidenz der Komplikationen bei elektiven Eingriffen gering, bei Notfalleingriffen jedoch deutlich höher.
3.2. Transorale und transnasale infraglottische Jetventilation
Bei der transoralen bzw. transnasalen infraglottischen Jetventilation wird transoral oder transnasal ein Katheter durch die Stimmbandebene ausreichend tief in die Trachea gelegt. Wird die Glottis nicht in ihrem Querschnitt eingeengt, ist die Beatmung problemlos durchführbar. Beschrieben werden die Anwendungen eines speziellen subglottischen Katheters wie des „Jockjet tube“ (Barakate et al. 2010) oder des „Hunsaker-Katheters“ (Orloff et al. 2002). So berichtet Davies et al. (2009) von der erfolgreiche Anwendung der subglottischen Jetventilation bei 552 Patienten. Verwendet wurde der bereits 1994 eingeführte „Hunsaker Mon-Jet Ventilation Tube“ (Medtronic Xomed Inc., Jacksonville, FL, USA). Der Hunsaker-Katheter sollte jedoch, wie der Autor betont, mit einem modernen automatischen Jet-Respirator verwendet werden. Durch einen modernen mit einer Drucklimitierung ausgestatteten Respirator kann im Gegensatz zu einer manuell gesteuerten Jetventilation das Risiko eines Barotraumas vermindert werden. Das von Cook und Alexander (2008) beschriebene Barotrauma war mit einem manuell betriebenen Jetventilator assoziiert!
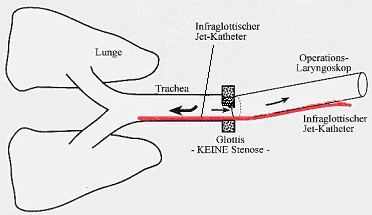
Schematische Darstellung der Lage eines Jetkatheters bei transoraler Jetventilation
Gerade bei Vorliegen einer Stenose des Atemweges ist ein moderner Jet-Respirator mit einstellbarer Druckbegrenzung eine absolute Notwendigkeit. Liegt eine Atemwegsstenose vor sollte eine transorale subglottische Katheter-Jetventilation nur bei leichten Formen der Stenose durchgeführt werden. In jedem Falle sollte ein verbleibender offener Atemwegsquerschnitt klar erkennbar sein. Da bei dieser Technik ein Katheter durch die Glottis platziert wird, muss eine mögliche Behinderung des Gasabflusses und damit die Gefahr einer Überblähung der Lunge und eines Barotraumas bedacht werden. Eine wenn auch geringe intraoperative Lageveränderung des Kopfes und damit auch des Halses kann zu einer möglichen Okklusion eines zu geringen Restlumens führen. Bedingt durch die Größe mancher der Katheter mit einem Durchmesser von mindestens 4 mm (Hunsaker-Katheter und Jockjet-Katheter) können diese Katheter bei ausgeprägten Obstruktionen mit diesen Ausmaßen nicht platziert und daher auch nicht verwendet werden. Das gilt besonders bei Kindern. Zur Verfügung stehen einlumige Katheter oder Katheter mit einer zweiten Line für das Monitoring. Die Länge der Katheter erlaubt es sie bei Notwendigkeit auch nasal platzieren zu können. Das Kathetermaterial besteht aus nicht inflammierbaren Laser resistentem Material. Die angebotenen Katheter haben einen externen Durchmesser von 3,5- 5,5 mm. Wobei hier oft durch laufende Weiterentwicklungen Änderungen auftreten.

Hunsaker Mon-Jet Ventilation Tube (Medtronic Xomed Inc., Jacksonville, FL, USA) mit proximalem und distalem Ende

Distaler Abschnitt des Hunsaker-Katheters. Er hat einen Durchmesser von 5mm ohne das an der Spitze angebrachte Körbchen, sodass er bei höhergradigen Stenosen nicht durch das verbleibende Lumen vorgeschoben werden kann.
Das am distalen Ende des Hunsaker-Katheters befindliche offene Körbchen sorgt dafür, dass die Lage des Jet-Katheters stabil bleibt und nicht durch auftretende Pulsationen hin und her geschleudert werden kann. Gleichzeitig wird ein unmittelbares Auftreffen des Jet-Impulses auf die Trachealschleimhaut vermieden. Somit kommt es zu keiner Schädigung der Trachealschleimhau.
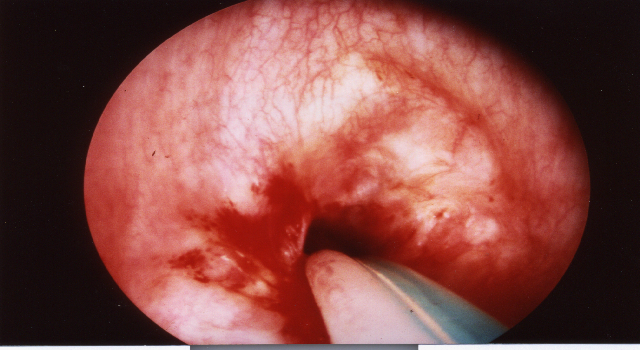
Platzierung eines Hunsaker-Katheters durch eine subglottische Stenose. Die verbleibenden Platzverhältnisse sind als sehr gering anzusehen. In dieser Situation ist nicht mit Sicherheit abschätzen, in welchem Ausmaß der Gasabfluss für die Exspiration gesichert ist.
Beatmungstechnische Vorraussetzungen bei stenosierenden anatomischen Situationen: Es gelten dieselben Voraussetzungen wie für die transtracheale Jeventilation. Je hochgradiger die Stenose um so niedriger sollte der zu verwendende Arbeitsdruck des Jetventilators sein. Um das Risiko eines Barotraumas möglichst gering zu halten, ist folgendes beatmungstechnische Vorgehen angezeigt:
Die infraglottische transorale Jetventilation sollte mit einem modernen Respirator mit integrierter Druckbegrenzung durchgeführt werden. Die zu verwendenden Arbeitsdrücke liegen meist bei unter 1 bar, die zu verwendende Frequenz bei 1,6 Hz, die I:E-Ratio des Jet-Impulses bei 1:2. Notwendige individuelle Adaptationen hängen vom Körpergewicht und auch von der Lungenfunktion des Patienten ab.
Schlußfolgerung
Klinische Studien zeigen, dass die transtracheale als auch die infraglottische transorale Jetventilation Beatmungsverfahren darstellen, die auch und gerade bei schwierigen Atemwegen angewandt werden können. Jedoch sollte in diesen Fällen ein elektronischer Jet-Respirator mit integrierter Druckbegrenzung zum Einsatz kommen.
4. Supraglottische Jet-Ventilation
- In das Laryngoskop eingehängte einzelne Düse
- Supraglottische Superponierte Hochfrequenz Jet-Ventilation (SHFJV)
Die Zufuhr des Jet-Gases erfolgt immer oberhalb der Glottis. Entweder durch in das Endoskop eingehängte Jet-Düsen oder durch bereits im Endoskop fix integrierte Jet-Düsen.
1.In das Laryngoskop eingehängte Düse (Abb. a-c)
Indikationen:
Diese Beatmungsform kann für alle Operationen verwendet werden, bei denen ein Laryngoskopierohr zum Einsatz kommt, soferne keine Kontraindikation besteht.
Es wird bei dieser Technik eine Metalldüse, über die das Jet-Gas appliziert werden kann, in das vom HNO-Chirurgen verwendete Endoskopierohr eingehängt. Der Innendurchmesser dieser Düsen beträgt 1 bis 1,5 mm, sie enden 3 bis 4 cm vor der Rohrspitze.
Grenzen – Gefahren
Da die Düse bei dieser Methode nicht fix in das Rohr integriert ist, ist der Abstrahlwinkel variabel und entspricht nicht den günstigsten strömungsdynamischen Verhältnissen. Weiters ist nur eine alleinige hoch- oder niederfrequente Beatmung möglich, eine Superposition zweier Jet-Gasströme kann nicht durchgeführt werden. Deshalb ist eine suffiziente Beatmung mit der ins Laryngoskop eingehängten Düse bei adipösen Patienten und Patienten mit pathologischen Lungenveränderungen oft nicht durchführbar. Außerdem wird die Manipulationsfreiheit des Chirurgen durch die Düse, die sich im Lumen des Rohres befindet, eingeengt.
Intratracheale Stentapplikation nicht möglich
Applikation: Supraglottische Jet-Ventilation
2. Supraglottische Superponierte Hochfrequente Jet-Ventilation (SHFJV)
Es handelt sich um eine Jet-Technik die drei Teile umfasst. Die 1.spezielle funktionelle Beatmungstechnik, 2.das Jet-Laryngoskop und ein 3.spezieller Jet-Respirator.
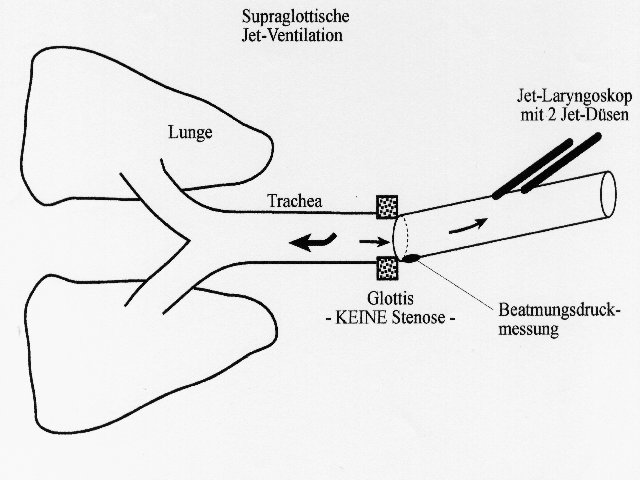
Technik
- Beatmungstechnik
- Jet-Laryngoskop (Aufbau- alt-neu)
- Respirator
1. Beatmungstechnik
Die SHFJV appliziert gleichzeitig zwei Jet-Ströme mit unterschiedlicher Frequenz. Es wird einer normofrequenten ( niederfrequenten ) Jet-Ventilation eine hochfrequente Jet-Ventilation überlagert. Die normofrequente Jet-Ventilation verursacht Druckschwankungen analog einer konventionellen Beatmung. Ihre Jet-Frequenz wird bei Erwachsenen mit 12-20 Impulsen pro Minute ( 0,2 – 0,3 Hz ) eingestellt. Sie erzeugt ein oberes Druckplateau.
Variable Einstellparameter der normofrequenten Jet-Ventilation sind:
-
Arbeitsdruck mit dem das Gas aus der Jet-Düse austritt und in der Lunge den Spitzendruck erzeugt.
-
Frequenz variabel: 12 – 20 Impulse/min bei Erwachsenen ( bei Kindern höher-entsprechend einer anderen Zeitkonstante der Lunge )
-
I:E Verhältnis des normofrequenten Jet-Impulses (in Abhängigkeit von der Resistance der Lunge primär 1:2 oder 1:1)
Der hochfrequente Jet-Gas-Strom hat eine Frequenz von 20-1500 Impulsen pro Minute ( 0,3 – 25 Hz ). Er erzeugt ein unteres Druckplateau, welches einem positiv endexspiratorischen Druck ( PEEP ) entspricht, jedoch auch das von der normofrequenten Jet-Ventilation erzeugte obere Druckplateau wird durch ihn in seiner Höhe zusätzlich pulsierend erhöht.
Variable Einstellparameter der hochfrequenten Jet-Ventilation sind:
-
Arbeitsdruck mit dem das Gas aus der Jet-Düse austritt
-
Frequenz variabel: 100 – 1500 Impulse/min
-
I:E Verhältnis des hochfrequenten Jet-Einzelimpulses
Druckverlauf in der Lunge:
Es wird somit eine Beatmung über ein komplett offenes System mit zwei unterschiedlichen Druckplateaus erzeugt. Inspirations- und Exspirationsdauer sowohl des normofrequenten als auch hochfrequenten Jet-Gases sind variabel einstellbar. Es handelt sich um eine zeitgesteuerte druckkontrollierte Beatmung (auf zwei Druckplateaus ) mit dezellerierendem Gasflow.
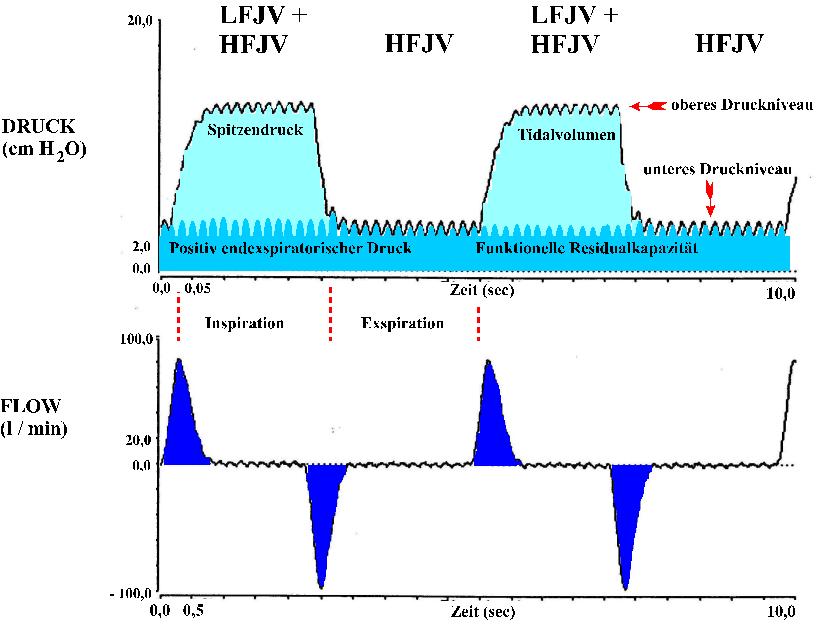
Die Abb. zeigt das Verhalten des Beatmungsdruckes bei synchroner Anwendung der niederfrequenten Jet-Ventilation (LFJV) und der hochfrequenten Jet-Ventilation (HFJV) über das Jet-Endoskop mit den integrierten Jet-Düsen. Das obere Druckplateau wird durch die Niederfrequente Jet-Ventilation (LFJV ) erzeugt, von der hochfrequenten Jet-Ventilation (HFJV) überlagert und entspricht dem Tidalvolumen gleich einer konventionellen Beatmung. In der Exspirationsphase der niederfrequenten Jet-Ventilation ist dann nur die hochfrequente Jet-Ventilation präsent, die die funktionelle Residualkapazität der Lunge repräsentiert.
Der untere Abschnitt der Abbildung zeigt das Flowverhalten unter der kombinierten Jet-Ventilation.Es zeigt sich ein dezellerierender Flow.
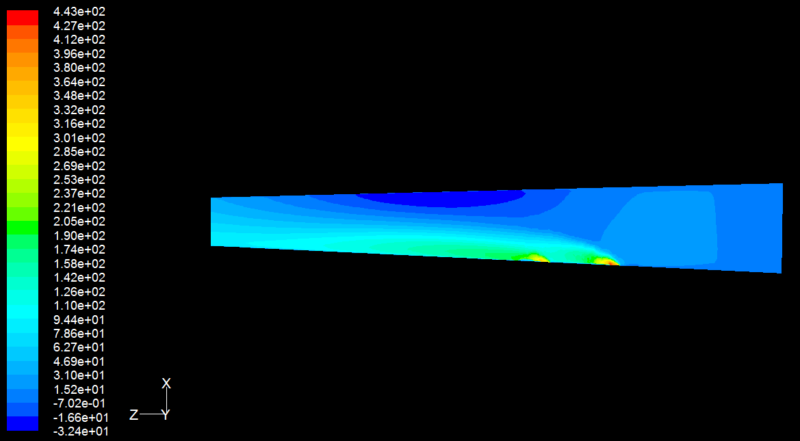
Strömungssimulation: Bei der durch das Jet-Laryngoskop vorgenommenen superponierten Hochfrequenz-Jet-Ventilation besteht ein asymmetrischer bidirektionaler Gasfluß (Abb.oben) hellblau: Strömungsfluß nach links zur Endoskopspitze, dunkelblau: Strömungsfluß nach rechts-auswärts (Hell, Aloy)
2. Aufbau des Jet-Laryngoskops (Abb. unten)
Es handelt sich bei diesem Jet-Laryngoskop ursprünglich um ein modifiziertes Endoskopie-Rohr, in welches die Jet-Düsen fix eingebaut wurden. Für die Konstruktion dieses Jet-Laryngoskops wurden die strömungsdynamischen Erkenntnisse, die über Messungen am Lungensimulator gewonnen wurden, und die Erfahrungen aus dem Einsatz der in normale Laryngoskope eingehängten Düsen angewendet. Es zeigte sich bei den entsprechenden Untersuchungen, daß zur Erzielung eines ausreichenden Hubvolumens unter Ausnutzung des Venturi-Effektes sowohl der Größe des eigentlichen Düsendurchmessers, als auch der Lokalisation und Ausrichtung der Jet-Düsen eine entscheidende Rolle zukommt. So darf der, in das Rohr eintretende Gasstrahl nicht auf die Gegenseite des Rohres ausgerichtet sein, sondern soll nach kaudal gerichtet sein, auf den gedachten Mittelpunkt des distalen Rohrendes zu, sodaß er median seine Fortsetzung in die Trachea findet. Der günstigste Einstrahlwinkel liegt bei 18 Grad. Als Düsendurchmesser, der die Effektivität des Jet-Strahls ebenfalls beeinflußt, wurden 1,8 mm gewählt.
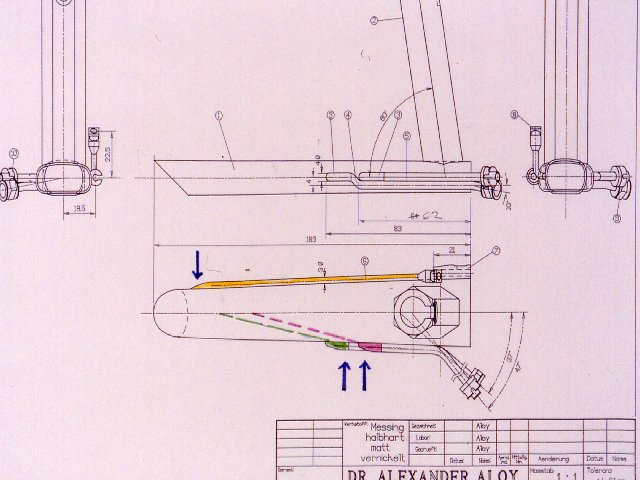
Konstruktionszeichnung des Jet-Laryngoskopes mit Anordnung der Düsen
Beatmungssystem
Da es sich bei diesem Beatmungssystem um ein völlig offenes System handelt, stellt die Applikation eines ausreichenden Tidalvolumens, vor allem für adipöse Patienten, ein entscheidendes Problem dar. Die Superposition zweier Jet-Gasströme unterschiedlicher Geschwindigkeit bietet die Möglichkeit, die applizierten Tidalvolumina deutlich zu erhöhen. Der Effekt der Gassuperposition kommt dann maximal zum Tragen, wenn zwei Jet-Düsen bezüglich ihrer Austrittsöffnung nach distal gegeneinander versetzt angebracht sind und die niederfrequente Jet-Ventilation über die kaudale und die hochfrequente Jet-Ventilation über die kraniale Düse erfolgt. Die Düsen sind aus Metall und sind so an der lateralen Seite des Jet-Laryngoskops angeschweißt, daß sie mit einer Durchtrittsöffnung, die selbst nicht in das Rohrlumen hineinragt, glatt an der Innenwand des Jet-Rohres enden. Zur Verbesserung des Monitorings ist an der rechten Rohrseite eine zusätzliche Leitung angebracht, die, ebenfalls ohne in das Lumen hineinzuragen, knapp vor der Rohrspitze endet und der Druckmessung bzw. der Messung der FIO2 bezw. des endexspiratorischen CO2 dient.
Druckverhalten im Jet-Laryngoskop
Die beschriebene Anordnung der Düsen führt zu dem in der Abb. unten dargestellten typischen Druckverhalten im Rohr. Vor den Düsen besteht ein negativer Druck der sein Maximum unmittelbar nach der Düsenöffnung erreicht. Da die Düsen im proximalen Rohrdrittel enden, ist der im Bereich der Düsenöffnungen vorhandene Venturi-Effekt ausreichend weit vom Operationsgebiet entfernt, um ein Ansaugen und Versprühen von Blut und Sekret in die Trachea zu verhindern. Danach zeigt sich ein zunehmender Druckaufbau im Rohr. Jedoch sind die Beatmungsdrucke im Operationsgebiet nicht wesentlich erhöht, so, daß keine Schädigung der Schleimhaut zu erwarten ist.
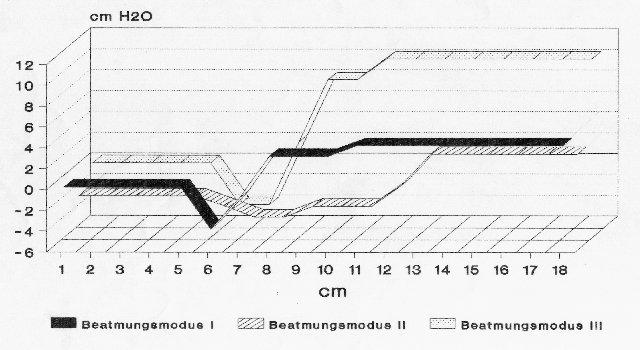
Die Abbildung zeigt das Druckverhalten im Jet-Laryngoskop
Jet-Laryngoskope -alt
Um Verwechslungen beim Anschließen der beiden Jet-Schläuche und der Druckmeßline
auszuschließen, sind die Anschlüsse der Jet-Düsen mit nicht verwechselbaren Steckkupplungen versehen. Jet-Laryngoskope gibt es in drei Größen für Erwachsene und in zwei Größen für Kinder, sodaß sie sowohl für Säuglinge als auch für adipöse Erwachsene eingesetzt werden können

Verschiedenen Größen der derzeit noch zur Verfügung stehenden alten Jet-Laryngoskope.
Jet-Laryngoskope – neu
Die lange Zeit verwendeten Jet-Laryngoskope mit den getrennten Jet-Düsen
wurden nun durch eine neue Generation von Jet-Laryngoskopen ( siehe Abb. ) ersetzt, die laufend verbessert wurdent. Diese Jet-Laryngoskope zeichnen sich dadurch aus, dass auf der linken Seite des Endoskopes die Konnektion mit dem Beatmungsdruck erfolgt. Die früher separat zu konnektierenden Jet-Düsen sind nun durch einen einzigen Konnektor mit dem Jet-Laryngoskop zu verbinden. Es handelt sich um eine Steckverbindung, die auf Druck einrastet. Auf der rechten Seite ist die Konnektion mit dem Beatmungsdruck und Beatmungsgas- Monitoring. Mit einem einzigen Konnektor können nun die Beatmungsdrücke und FIO2 und zu einem späteren Zeitpunkt noch das ETCO2 bestimmt werden.
Im Griff des Jet-Laryngoskopes findet sich eine Öffnung an die das Befeuchtungssystem angeschlossen werden kann. Das normalerweise auftretende Entrainment von Raumluft wird nun weitgehend durch erwärmte und befeuchtete Luft ersetzt.
Von diesen Jet-Laryngoskopen stehen unterschiedliche Größen zu Verfügung. In gleicher Weise gibt es auch Endoskope zu Anwendung für Kinder.

Vorteile der supraglottischen Jet-Ventilation
-
Anwendung bei normaler Glottisweite
-
Anwendung bei schweren laryngealen oder subglottischen Stenosen
-
Anwendung bei laserchirurgischen Eingriffen
Da keinerlei Tuben oder Katheter verwendet werden ist für laserchirurgische Eingriffe die größtmögliche Sicherheit gegenüber Bränden und Explosionen gegeben. -
Anwendung zur intraluminalen Schienung des tracheobronchialen Systemes ( Stent-Applikation )
-
Anwendung bei Säuglingen und Kindern
-
Geringes Risiko für ein Barotrauma
-
Da eine Punktion der Trachea nicht erforderlich ist, entfallen alle daraus resultierenden Komplikationen, wie zum Beispiel Blutungen, Perforationen oder Katheterfehllagen.
-
Durch den PEEP, der durch die Superposition der beiden Jet-Gasströme erzeugt wird, wird eine extensive Versprengung von Blut, Schleim oder Gewebsteilchen in die Trachea verhindert.
-
Eine Verbesserung für den Chirurgen stellt die Tatsache dar, daß die Düsen nicht in das Lumen des Rohres hineinragen und er dadurch völlig ungehinderten Zugang zum Operationsgebiet hat.
Grenzen – Nachteile- Gefahren der supraglottischen Jet-Ventilation
-
Da die Beatmung von proximal der Stenose erfolgt, kann sie bei völliger Obstruktion des Larynx nicht durchgeführt werden.
-
Eine Beatmung ist auch dann unmöglich, wenn der Kopf nicht überstreckt und das Jet-Rohr daher nicht entsprechend vor dem Larynx positioniert werden kann.
-
Wie bei allen anderen tubuslosen Beatmungsformen besteht auch hier kein absoluter Aspirationsschutz. Da die Beatmung über dieses Jet-Laryngoskop aber in der Regel bei Elektiveingriffen an nüchternen Patienten zur Anwendung kommt, und überdies durch den bestehenden positiv endexspiratorischen Druck ungünstige Verhältnisse für eine Aspiration bestehen, kann diese Gefahr als gering bezeichnet werden.
-
Eine Oxygenierung mit 100% Sauerstoff kann infolge des Entrainments von Raumluft nicht durchgeführt werden.
-
Die in der Lunge bestehende „wahre FIO2“ ist immer geringer als die am Respirator eingestellte FIO2.
-
Grenzen der Beatmung (eingeschränkte Oxygenierung ) sind sehr adipösen Patienten oder Patienten mit gleichzeitig bestehender verminderter Lungencompliance oder obstruktiver Lungenerkrankung. Wenn notwendig, kann über einen durch das Jet-Laryngoskop gelegten dünnen Endotrachealtubus eine Aufsättigung mit konventionellem Respirator erfolgen und sodann nach Entfernung des Tubus eine Jet-Ventilation intermittierend durchgeführt werden.
-
Flattern ( Bewegungen ) der Stimmbänder, wenn die Jet-Frequenz des hochfrequenten Jet-Teiles zu nieder eingestellt wird.
Applikation: Supraglottische Tubuslose Jet-Ventilation
3. Respirator
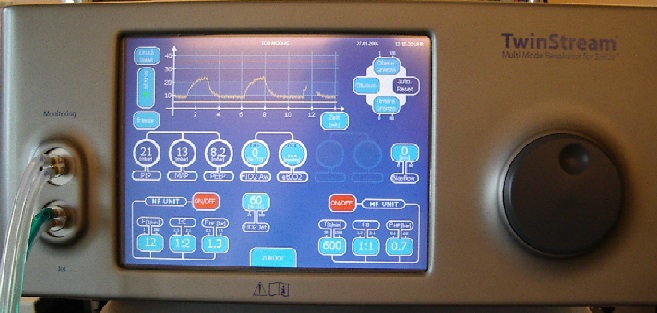
Twin Stream Respirator
Erkennbar die zwei Druck-Plateaus als Kurve (oben)
Digitale Druckanzeige (in der Mitte links)
Einstellung der NF-Einheit (links unten) und der HF-Einheit (rechts unten)
5. Stenose
5.1 Gasapplikation unterhalb der Stenose
Beatmungstechnik – Infraglottische Jet-Ventilation
-
transtracheale Jet-Ventilation
-
transorale Jet-Ventilation
Transtracheale Jet-Ventilation
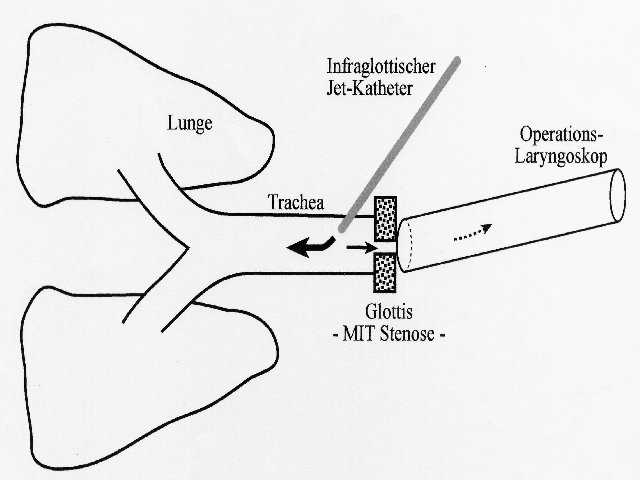
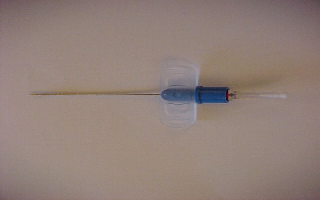
Transcricoidal wird ein Katheter plaziert.( Nadel nach Ravussin )
Es sollte jedoch, bei elektiven operativen Eingriffen, gleichzeitig eine synchrone fiberoptische transglottische Kontrolle der Lage des Jet-Katheters durchgeführt werden, bevor dann die eigentliche Jet-Ventilation begonnen wird. Bei höhergradigen Stenosen sollte gleichzeitig eine zweite Punktion mit einem Katheter durchgeführt werden um den trachealen Beatmungsdruck kontrollieren zu können.
Oder es sollte die Möglichkeit der Messsung des Pausendruckes mit einem elektronischen Respirator gegeben sein !
Da die Gefahr einer Einschränkung des Gasabflusses gegeben ist, ist prinzipiell das Risiko eines Barotraumas erhöht. Es sollte daher eine Geräteeinstellung angestrebt werden, die einen sicheren Gasabfluß durch die vorhandene Stenose ermöglicht. Daher sollte die Jet-Frequenz niedrig gehalten werden. Die Inspirationszeit sollte kurz, die Exspirationszeit jedoch lang sein. Der Geräteabstrahldruck, mit dem das Gas aus der Jet-Düse kommt, sollte gering gehalten werden.
Transorale Jet-Ventilation

Wird bei einer hochgradigen glottischen oder trachealen Stenose eine Jet-Ventilation mit einem Katheter (Jet-Sonde, Hunsacker-Katheter ) der durch die Stenose vorgeschoben wird, durchgeführt, so kann durch den vorhandenen Strömungswiderstand in der Exspirationsphase der Abstrom des Jet-Gases behindert sein, und es besteht die Gefahr einer Überblähung der Lunge und eines Barotraumas. Um das Risiko möglichst gering zu halten, ist folgendes beatmungstechnische Vorgehen angezeigt:
Um eine suffiziente Beatmung bei kurzer Inspirationszeit und niedriger Beatmungsfrequenz zu erreichen, muß ein entsprechend hoher Beatmungsdruck aufgewendet werden. Die Ventilation des Patienten bei Gaszufuhr unterhalb der Stenose ist mit alleiniger hochfrequenter Beatmung möglich.

Der zur Verfügung stehende Hunsacker-Jet-Katheter hat einen Durchmesser von 5mm ohne das an der Spitze angebrachte Körbchen, sodaß er bei höhergradigen Stenosen nicht durch eine höhergradige Enge vorgeschoben werden kann.
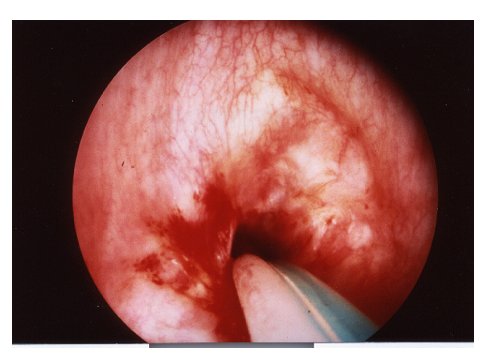
Die Abb. zeigt die Plazierung eines Hunsacker-Katheters durch eine subglottische Stenose. Die verbleibenden Platzverhältnisse sind als sehr gering anzusehen. Es lässt sich nicht mit Sicherheit abschätzen, in welchem Ausmaß der Gasabfluß für eine Exspiration gesichert ist.
5.1 Gasapplikation oberhalb der Stenose
Beatmungstechnik – Supraglottische Jet-Ventilatiom
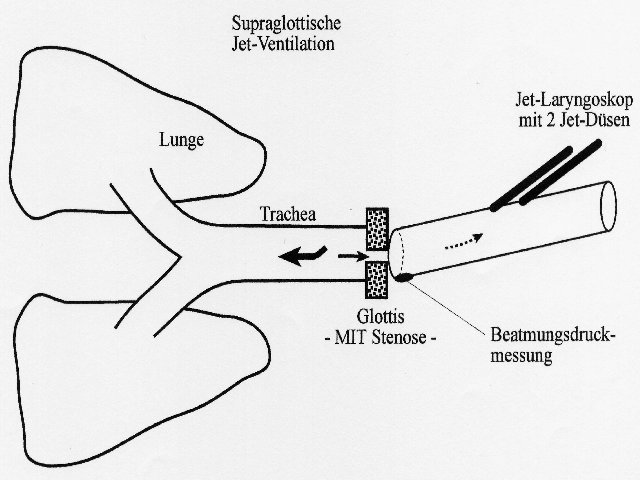
Bei einer Gaszufuhr oberhalb einer Stenose muß ein hoher inspiratorischer Strömungswiderstand überwunden werden. Es wird ein Jet-Laryngoskop mit eingehängter Düse oder mit zwei in das Jet-Laryngoskop integrierten Jet-Düsen verwendet.
Stenose – experimentelle Ergebnisse
Erzeugt man am Lungensimulator in Höhe der fiktiven Glottis unmittelbar vor dem Jet-Laryngoskop eine Stenose, so läßt sich folgendes Verhalten bezüglich der Tidalvolumina feststellen:
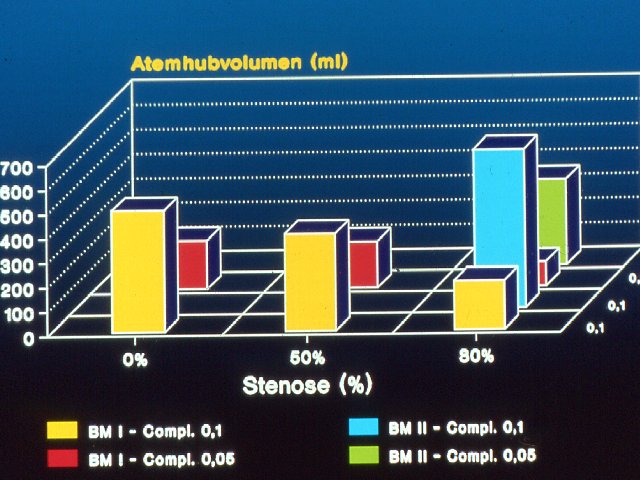
Die Abbildung oben zeigt am Lungensimulator das Atemhubvolumen (ml), das bei einer Beatmung mittels supraglottischer Jet-Ventilation über das Jet-Laryngoskop bei einer Standardgeräteeinstellung zunächst ohne Stenose (0%) links, dann mit einer 50-prozentigen Stenose (Mitte) und zuletzt mit einer 80-prozentigen Einengung (rechts) des Beatmungsquerschnittes, erzielt werden kann (Säulchen gelb). In diesem Fall betrug die eingestellte Lungencompliance 0,1 1/mbar. Durch Erhöhung des Arbeits -druckes am Gerät, sowohl für den niederfrequenten, als auch für den hochfrequenten Beatmungsanteil, kann im Experiment auch bei 80-prozentigen Stenosen ein ausreichendes Atemhubvolumen erzielt werden (Säulchen – blau)
Bei Verschlechterung der Compliance (0,05 l/mbar)-(Säulchen – rot) ist bereits ohne Stenose bei der gleichen Ausgangseinstellung des Jet-Ventilators das Tidalvolumen gering und nimmt mit weiterer Zunahme der Stenose drastisch ab. Bei Erhöhung der Arbeitsdrücke des Respirators gelingt es jedoch auch bei einer 80% igen Stenose ein ausreichends Tidalvolumen (Säulchen – grün) unterhalb der fiktiven Stenose zu erzielen.

Strömungssimulation im jet-Laryngoskop: Abb.oben: Geschwindigkeitsverteilung bei einer Stenose in der Glottisebene. Im Stenosebereich – Zunahme der Geschwindigkeit. Warum ? Basiskenntnisse der Physik auch für Mediziner notwendig. Auch hier ist der bidirektionale Gasfluß sichtbar.
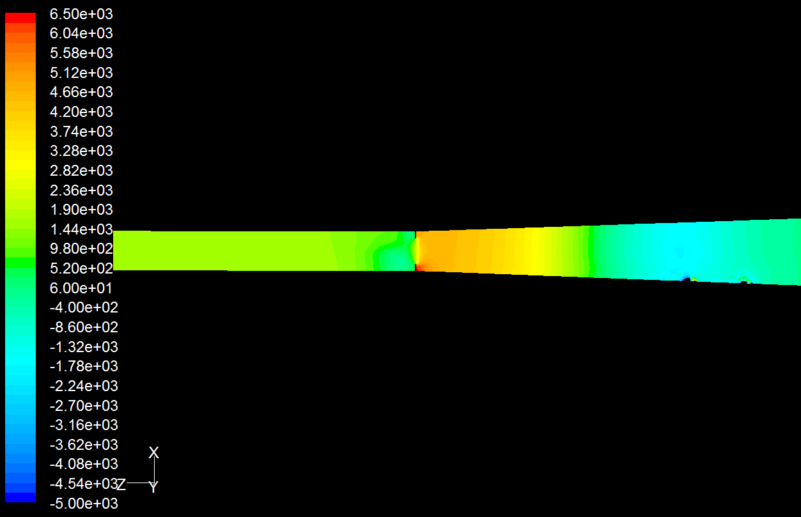
Strömungssimulation im Jet-Laryngoskop: Abb.oben: Druckverteilung vor und nach der Stenose mit Ausbildung eines Staudruckes vor der Stenose. Der Druck hinter der Stenose ist geringer als vor der Stenose.
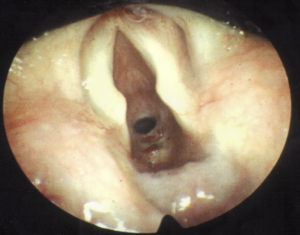
Die Abbildung links zeigt die Beatmung mittels supraglottischer Jet-Ventilation bei Vorliegen einer ausgeprägten infra-glottischen Stenose.
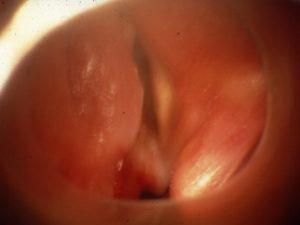
Diese Abbildung (rechts) zeigt eine massive tumorbedingte Stenose. Im Bereich der hinteren Kommissur findet sich ein Lumen, über welches die Spontanatmung des Patienten möglich war. Ebenso erfolgte die Beatmung über dieses Lumen mittels supraglottischer-Jet-Ventilation. Eine Katheter-Jet-Ventilation wäre nicht durchführbar gewesen.
Supraglottische Stenose – Tracheotomie in Jet-Ventilation
Bei hochgradigen laryngealen Stenosen besteht oft die Indikation zu einer Tracheotomie. Da eine Intubation aufgrund der Stenose (z.B. Glottisweite 3mm nicht ) möglich ist besteht nur die die Möglichkeit, die Tracheotomie in Lokalanaesthesie oder in Jet-Ventilation durchzuführen.
Voraussetzung für die Jet Ventilation ist, dass das Jet-Laryngoskop sicher plaziert werden kann. Ist das der Fall, dann kann auch bei einer hochgradigen Stenose eine Beatmung durchgeführt werden. Nach Narkoseeinleitung und sicherer Plazierung des Jet-Laryngoskopes wird die Abdeckung vorgenommen. Die Bruststütze muß in diesem Falle ebenfalls steril abgedeckt werden. Danach kann unter Jet-Ventilation die Tracheotomie durchgeführt werden.
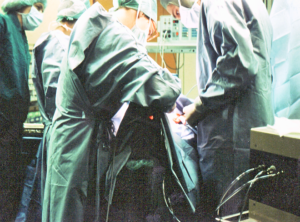
Die Abb. zeigt, dass nach erfolgter Abdeckung das Jet-Laryngoskop mit eingeführtem Lichtleiter nach außen nicht abgedeckt ist.
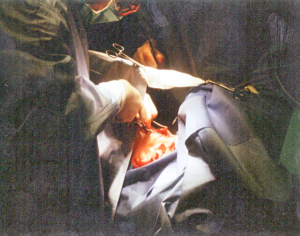
Die Abb. zeigt die Durchführung der Tracheotomie unterhalb der Bruststütze
Diese Anwendung der Jet-Ventilation sollte, den mit jeder Jet-Technik Erfahrenen, vorbehalten bleiben.
6. Percutane transtracheale Jet Ventilation (PTTJV) in der Notfallsmedizin
Indikationen
Patienten, bei denen eine endotracheale Intubation nicht möglich ist, die nicht mit einem Atembeutel beatmet werden können, trotz eines Esmarch Handgriffes, eines nasopharyngealen oder oropharyngealen Atemwegsbehelfes. Die PTTJV wird in einer Vielzahl von Fällen als vorteilhaft im Vergleich zu einer notfallsmäßigen Cricothyrotomie angesehen. Sie ist leichter und schneller durchführbar. Besonders bei Kindern unter 5 Jahren, bei welchen eine Krikothyrotomie als kontraindiziert angesehen wird wird sie als Mittel der Wahl zur Schaffung eines notfallsmäßigen Atemweges angesehen. Desweiteren hat sich gezeigt, daß die PTTJV in Fällen des Vorhandenseins von Fremdkörpern in der Trachea durch einen nach außen gerichteten Gasfluß an der Entfernung derselben mitwirken kann.
Kontraindikationen
- Komplette Atemwegsobstruktion ! Gefahr des Barotraumas ( Pneumothorax, Pneumomediastinum ) Ward et al.(1991) stellte im Rahmen einer tier-experimentellen oberen Atemwegsobstruktion von bis zu 80% fest, daß die translaryngeale Jet Ventilation eine sichere Beatmungsform darstellt. Es trat kein Barotrauma auf. Cave: Mit zunehmender Atemwegsobtruktion kann unter maschineller Beatmung weniger Luft abströmen – Gefahr des unkontrollierten Anstieges des Tidalvolumens ! Zusätzlich Entwicklung eines auto-PEEP bei höherer Atemfrequenz !
- Vorderes Halstrauma
Laryngeales Trauma mit Schädigung des Larynx oder des Cricoid-Knorpels –Gefahr der laryngealen Zerreissung - Trachealverletzung mit partieller oder kompletter Durchtrennung der Trachea
Ausrüstung
- Desinfektionslöstung
- Lokalanaestheticum
- (Lidocain)10 ml Spritze
- Kochsalzlösung
- Jet-Ventilations-Katheter: Nadel n. Ravussin
- Jet-Gerät: z.B. VBM Manujet III
Vorgehen
Lokalisation der Krikoidmembran, lokale Desinfektion, Lokalanaesthesie am Punktionsort; Füllung der Spritze mit 5 ml Kochsalz, Durchführung der Punktion in einem Winkel von 30 bis 45 Grad nach distal, Aspiration der Spritze ( negativer Druck) während der Punktion; Ein Auftreten von Luftblasen in der mit Wasser gefüllten Spritze bestätigen die intratracheale Plazierung des Jet-Katheters.Die zuvor beschriebene Prüfung der intratrachealen Lage des Katheters mit einer mit Luft gefüllten Sprtze wurde früher durchgeführt und ist jetzt weitgehend durch die mit Wasser gefüllte Spritze ersetzt worden.
Einstellung
Durchführung der Beatmung mit einer Frequenz von 12-20 Atemhüben/min
Die Inspirationszeit sollte im Vergleich zur Exspirationszeit kürzer sein: I:E = 1:2 bis 1:9
Abstrahldruck 25 -50 psi
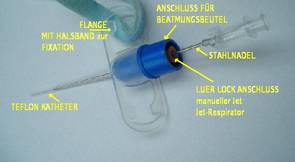
Nadel nach Ravussin
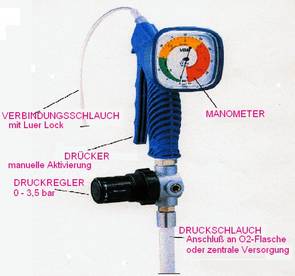
die zur Verfügung stehende manuell bedienbare Jet- Notfalls-Beatmungseinheit „Manujet III“ (VBM Medizintechnik GmbH, Sulz a. N.; Germany ). Darstellung der Bilder mit freundlicher Genehmigung von VBM Medizintechnik.
Der unerwartet schwierige Atemweg „ cannot intubate – cannot ventilate“
Die klinische Situation „cannot intubate – cannot ventilate“ beschreibt eine Form des schwierigen Atemweges, bei der der Patient weder ausreichend mit der Maske oder supraglottischen Atemwegshilfen beatmet noch intubiert werden kann. Die Ursache ist eine auf supraglottischer oder auf Glottisebene bestehende Atemwegsobstruktion. Die Inzidenz wird mit 0,01 – 2,0 pro 10000 Intubationen angegeben (Henschke et al. 2006). Es handelt sich dabei um eine lebensbedrohliche Situation, deren Gefahr darin besteht, dass es aufgrund der Unmöglichkeit jeglicher Beatmung zur Hypoxie des Patienten kommen kann und als weitere Folge kardiales Versagen droht (Lacqiere u. Heard 2009). Daher ist der raschen Oxygenierung des Patienten Priorität einzuräumen. Die in dieser Situation in Frage kommende Krikothyroidotomie ist ein Notfallverfahren, um den Atemweg im Falle einer Verengung oberhalb der Stimmbandebene sicherstellen zu können. Sie kann als temporäres lebensrettendes Verfahren angesehen werden, als letzter Schritt der Möglichkeiten im Management des schwierigen Atemweges. Fast alle Algorithmen weisen für die schwierigste Situation des Atemwegsmanagements – „cannot intubate – cannot ventilate“ – auf diese Möglichkeiten der transtrachealen Sauerstoffapplikation hin. Die Krikothyroidotomie kann unter Verwendung mehrerer Techniken durchgeführt werden: Prinzipiell sind eine chirurgische Standardtechnik eine Nadel -krikothyroidotomie oder verschiedene Formen einer Seldinger Cricothyroidotomie wie Melker Katheter Set, Portex Seldinger Kit anwendbar (BoccioEine Erweiterung der Nadelkricothyroidotomie stellt der Enk Oxygen Flow Modulator dar. Nach transcricoidaler Punktion und Platzierung eines transtrachealen Katheters kann direkt an diesen, der sogenannte Enk Oxygen Flow Modulator, konnektiert werden. Es ist nun kein Jet-Ventilator notwendig sondern nur ein Gasflow mit 15-30 l/min, der an den proximalen Abschnitt des Flow Modulators konnektiert wird. Danach kann durch periodischen Verschluss der Öffnungen des Flow Modulators mit dem Finger ein pulsierender inspiratorischer Gasflow erzeugt werden. Es handelt sich somit um eine manuelle Jet-Ventilation. Die Öffnungen dürfen jedoch nicht anhaltend verschlossen werden. Bei einem Vergleich der Erfolgsquote von chirurgischem Verfahren und Portex-Cricotyroidotomie ist dem chirurgischen Verfahren der Vorzug zu geben. Das Portex Crico Kit wurde entwickelt um die Cricothyroidotomie einfacher und sicherer zu machen. Eine Studie (Helm) zeigte jedoch, dass dieses Verfahren für nicht geübte Anwender nicht geeignet ist. Das chirurgische Standardverfahren zeigte eine höhere Erfolgsrate von 100 % versus Punktionsverfahren. Die benötigte Zeit war für die beiden Verfahren annähernd gleich. Das chirurgische Verfahren hatte eine geringere Komplikationsrate und betraf vor allem kleine thyroidale Gefäße. Hingegen fanden sich bei der Punktionstechnik ausgeprägtere Komplikatioenen wie Verletzungen der Trachealhinterwand (n=8), Verletzungen der Tyroid und Cricoide Knorpels (n=5), Verletzungen der Ösophaguswand einschließlich Fehlplatzierung (n=4) in den Ösophagus sowie eine paratracheale Lage. Unter Umständen kann eine „Nadel-Krikothyroidotomie“ schneller zu bewerkstelligen sein als ein chirurgisches Vorgehen. Die genannten Verfahren werden weiterhin kontrovers beurteilt . So wird von Frerk die chirurgische Krikothyroidotomie für Erwachsene aufgrund der geringeren Komplikationsrate als bevorzugte Technik empfohlen. Anderseits stellte Langvad bei der Beuteilung retrospektiver Studien fest, dass keine der für die Cricothyrotomie angewandeten Techniken bessere Resultate als die anderen angewandten aufweist. Der Erfolg einer Methode hängt in entscheidendem Ausmaß von der Vertrautheit des Anwenders mit dieser Methode ab. So vertritt der Autor die Meinung, dass bei Kindern bis zum präpubertären Alter aufgrund der anatomischen Lokalsituation der Nadel-Krikothyroidotomie mit Jetventilation gegenüber der chirurgischen Krickthyroidotomie der Vorzug gegeben werden sollte. Bei Säuglingen und Kleinkindern sollte jedoch aufgrund der anatomischen Besonderheiten keine transkrioidale sondern eine mediane tracheale Punktion (Cote ) erfolgen. Voraussetzung für die Anwendung sind jedoch genaue Kenntnis und die Differentialindikationen der jeweiligen Methode. (siehe Kapitel „Koniotomie, eine lebensrettende Notfallmaßnahme“).
7. Endoluminale Schienung Stent
Stent-Implantation
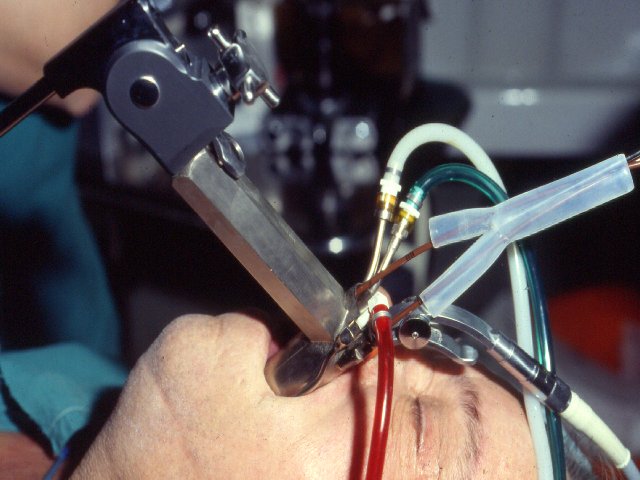
Die endoluminale Schienung des Bronchialsystems mittels Stent (Abb.I.3) ist ein chirurgisches Verfahren, welches bei stenotischen Prozessen des tracheobronchialen Systems eine rasche Wiederherstellung der Atemwege durch Offenhalten ermöglicht. Ebenso eignet es sich zum Überbrücken tracheobronchialer Fisteln.
Tumore sowie benigne ( narbige ) Veränderungen können zu stenotischen Prozessen im tracheo bronchialen System führen und so einerseits eine langsam zunehmende oder auch akut auftretende Dyspnoe hervorrufen Der Anaesthesist kann entweder durch eine rasche Intubation oder durch andere Zugänge zu den Atemwegen die akute respiratorische Insuffizienz des Patienten beheben. Bei der oft anschließend durchgeführten endoluminalen Schienung durch einen Stent stellen aber sowohl der Tubus als auch das Bronchoskop eine Erschwernis für den Operateur dar.
Indikationen:
- Maligne Stenosen
- Benige Stenosen oder Malazien
- Postoperative Komplikationen nach Tracheobronchoplastischen Operationen
Temporäres Stenting
- Abklingen einer poststenotischen Pneumonie
- Besserung des Allgemeinzustandes
- Stabilisierung der Malazie
- Wirkungseintritt von Chemo/-Radio
Definitives Stenting
- benigne: langstreckige Stenosen
- komplexe Verletzungen
- funktionell inoperable Patienten
- maligne: anatomisch und funktionell
- Therapie inoperable Patienten (Länge, Tumorausdehnung, AZ)
Stent-Formen
1. Polyflex-Stent mit speziellem Applikationssystem ( Fa.Rüsch )
Stent aus Silikon mit einem Polyestergeflecht – expandierbar (röntgenschattengebend)
Stent – Set umfasst:
- Polyflex Stent
- Stent-Loader
- Einführschlauch
- Stent I D: 8-22 mm
- Stent-Länge: 2-8 cm

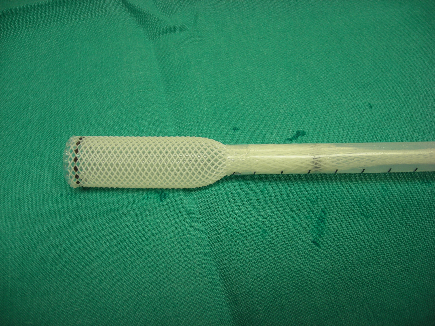
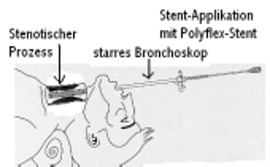
Die Applikation der Stents kann über ein starres Bronchoskop oder über ein Jet-Laryngoskop erfolgen
2. Silicostents
nicht expandierbar
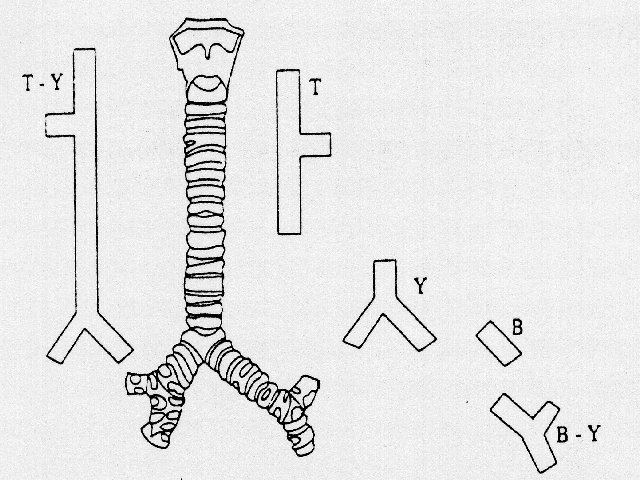
Die Abb. zeigt die verschiedensten Formen von Silikostents, die der jeweiligen lokalen anatomischen Situations entsprechend, verwendet werden können.
3. Metallstents
Wallstent: engmaschiges Gitter-selbst expandierend — für extraluminal bedingte Stenosen
Gian Turco: großmaschiges Gitter-selbst expandierend — Malazien
4. T-Rohr nach Montgomery
(siehe Abb.unten)zur Überbrückung von Trachealstenosen bei Vorliegen einer Tracheotomie
8. Laserchirurgie
LASER Grundlagen
Beim Laser handelt es sich um eine Lichtverstärkung durch stimulierte Emission von Strahlung. „Light Amplification by Stimulated Emission of Radiation“
D as Laserlicht:
= monochromatisch, d.h. es besteht aus einer Wellenlänge
= kohärent, d.h. alle Wellen befinden sich zeitlich und örtlich in der gleichen Phase.
= ist parallel ausgerichtet, es erscheint als nicht-divergierender Lichtstrahl
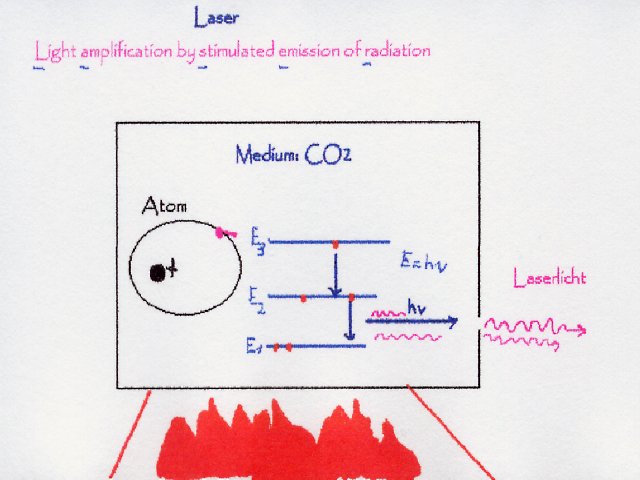
Abb. oben: Eine Energiezufuhr führt dazu, dass das Atom in einen höheren Energiezustand über- geführt wird bezw. exakter – Laserlicht entsteht, wenn ein Spannungsunterschied über einer Röhre erzeugt wird, die das Lasermedium ( z.B.CO2 ) enthält.
Das Atom, nach Bohr, besteht aus Elektronen, die auf Kreisbahnen oder Ellipsenbahnen um den Kern kreisen. Das Elektron kann verschiedene Zustände annehmen, die Bahnen im Bohr`schen Atom entsprechen. Den verschiedenen Zuständen sind unterschiedliche Energiewerte zuzuordnen, die man nach steigender Energie anordnet.
-
Das Atom befindet sich in einem unteren Zustand E1.
-
Durch Energiezufuhr kann es in einen höheren Zustand E2 übergehen.
-
Das Verlassen des metastabilen Zustandes kann durch Zufuhr von Licht begünstigt werden.Trifft auf das Elektron im oberen Zustand eine Lichtwelle passender Frequenz dann kann es in den unteren Zustand gezwungen werden.
-
Die freiwerdende Energie nimmt die Lichtwelle mit, d.h. sie wird verstärkt. Die einfallende Welle und die zusätzlich erzeugte Welle stimmen in Richtung, Frequenz und Phase überein. Man nennt diese Art der Emission stimuliert, erzwungen oder induziert.
Die Wirkung eines speziellen Laserstrahles auf das Körpergewebe hängt ab von:
- Wellenlänge µ
- Stromstärke
- d.h.v.Energie pro Fläche W/cm2
Gas-Laser
-
Argon-Ionen-Laser
-
CO2– Laser
Festkörper – Laser
- Nd-YAG Laser (Neodym-YAG-Laser)
Die einzelnen Laser werden nach der Substanz benannt, die das Licht ausstrahlt. CO2-Laser, Neodym-YAG Laser, Argon Laser usw.
CO2 Laser
Wellenlänge des Lichtes = 10600 nm (weit im infraroten Bereich) nicht sichtbar
Die Energie des Lichtes wird von allen Geweben stark absorbiert. Der CO2-Laser dringt nur 200 µm tief in das Gewebe ein. Es kommt zu einem Sieden des zellulären Wassers — Zellen zerplatzen. Die Nachbarzellen werden nur minimal mitbetroffen, daher nur geringes Ödem.
Der CO2 Laser erlaubt einen exakten chirurgischen Schnitt und bewirkt eine sofortige Koagulation.
Intraoperative Sicherheitsmaßnahmen für den Patienten: Abdeckung mit Lasrschutzkleidung
Intraoperative Sicherheitsmaßnahmen für Personal: Laserschutzkleidung, Laserschutzbrillen
Neodym-YAG-Laser
Wellenlänge des Lichtes = 1060 nm (Nähe des infraroten Bereiches)
Das Licht kann endoskopisch (über einen flexiblen Quarz-Lichtleiter) weitergeleitet werden und somit endoskopisch direkt auf das Operationsgebiet gerichtet werden. Es wird besonders durch dunkles pigmentiertes Gewebe absorbiert.
Einsatzbereich:
- Photokoagulation von gastrointestinalen Blutungen sowie
-
Bronchialkarzinome; Die Eindringtiefe beträgt 5-7mm, die Wirkung beruht teilweise auf einer Vaporisation des Gewebes. Auch größere Tumore können eliminiert werden
Argon-Ionen-Laser (Argon Plasma Koagulation)
Endoskopische Applikation (Bronchoskop)
Wellenlänge des Lichtes 514 nm; sichtbares blau-grünes Licht
An der Spitze des Argon Koagulators wird eine Spannung erzeugt, die eine Ionisation des Argongasese erzeugt. Diese Anregung der Elektronen des Argongases durch die Ionisation bedingt einen bläulich weißen Lichtstrahl. Die Länge des sichtbaren Elektronenstrahles ist zur Spannung, die zwischen Applikatorspitze und Gewebe besteht proportional. Berührungsfreies Schneiden, da kein direkter Kontakt zwischen Koagulation un Gewebe besteht.
Verwendung in der Dermatologie ( Therapie des naevus flammeus );
interventionelle Bronchoskopie; Die Eindringtiefe in das Gewebe beträgt 2-3mm, die Anwendung beschränkt sich z.B. auf die Beseitigung kleinerer Tumore
Laser-Anwendung im Bereich der oberen Atemwege
Probleme – Gefahren:
- Explosion u. Brandgefahr im Atemwegsbereich nach Entzündung von Anaesthesiegasen durch den Laser.
- Brandgefahr nach Entzündung des Endotrachealtubus.
- Gefahr für das Personal durch Reflexion des Laserstrahles (Schutzgläser)
- Sauerstoff und Lachgas unterhalten einen Verbrennungsvorgang
- Inhalationsanaesthetica – Entstehen toxische Pyrolyseprodukte
Anaesthesie: TIVA
Während der Laserresektion darf sich der Patient nicht bewegen. z.B. Husten oder Schluckbewegungen können zu einer Schädigung im gesunden Gewebe führen.
Beatmung:
1.Konventionelle Beatmung – Intubation
Zur Verwendung sollte ein handelsüblicher lasersicherer Endotrachealtubus verwendet werden. Sollte zb. nach einem im Mundbodenbereich durchgeführten laserchirurgischen Eingriff der Patient intubiert auf der Intensivstation überwacht werden, dann ist nach Beendigung des laser- chirurgischen Eingriffes eine Umintubation auf einen normalen herkömmlichen Tubus notwendig.
Möglichkeiten der Intubation:
- Herkömmlicher Endotrachealtubus mit Klebefolie aus Aluminium sollte eigentlich nicht mehr verwendet werden !!!
- Zwei Lasertuben
Lasersicherer Tubus der Fa.Rüsch: Der Tubus ist mit merocelbeschichteter Silberfolie umgeben. Er besteht aus Weichgummi und hat 2 Cuffs ( Cuff in Cuff )
2. Jet-Ventilation
- infraglottische Jet-Ventilation
- supraglottische Jet-Ventilation
Eine infraglottische Jet-Ventilation sollte nur bei strenger Indikation angewendet werden, da einige Jet-Katheter laserresistent jedoch nicht lasersicher sind. Bei 3 Watt oder mehr muß bei diesen laserresistenten Kathetern mit einer Perforation gerechnet werden ( Abb.unten ).

Narkosetechnik: Intravenöse Anaesthesie ( TIVA )
Vorgehen bei einem Brand:
- Sofortige Entfernung des brennenden oder glosenden Trachealtubus
- Lokales Ablöschen von etwaig brennendem OP-Material
- Beendigung der Beatmung
- Wiederaufnahme der Beatmung (ev. Re-Intubation)
- Beurteilung des Hitzeschadens durch Bronchoskopie
Medikamentöse Therapie:
- Steroide
- Antibiotica
- ev.Tracheotomie
- Intensivstation
9. Hochfrequenzbeatmung und Laserchirurgie
Für laserchirurgische Eingriffe stellt der Tubus aufgrund seiner Brennbarkeit eine spezielle Gefahrenquelle dar. Zwar stehen bereits weitgehend lasersichere Tuben, die schwer entflammbar sind, zur Verfügung ( Seite 43 ) unter Einwirkung des CO2-Laserstrahles bieten sie aber keine absolute Sicherheit. Weiters unterscheiden sich die verschiedenen lasersicheren Tuben untereinander bezüglich der Reflexion des auftretenden Laserstrahles und bezüglich ihrer Erwärmung unter Bestrahlung. Aus diesen Gründen werden bereits seit Jahren verschiedene Formen der Jet-Beatmung bei laserchirurgischen mikrolaryngealen Eingriffen eingesetzt.
Techniken der Jet-Ventilation für laserchirurgische Eingriffe:
- Infraglottische Jet-Ventilation
- Jet-Ventilationskatheter = Nadel-nach Ravussin
- Laserjet-Katheter der Fa. Acutronic
- Supraglottische Jet-Ventilation
Intraoperative Komplikationen bei Anwendung des Lasers:
A. Laser – Komplikationen unter konventioneller Beatmung
- Tubusbrand bei Verwendung eines nicht lasersicheren Tubus
- Knallgasexplosion
- Freisetzung toxischer Pyrolyseprodukte
B. Laser – Komplikationen unter Jet-Ventilation
Möglicherweise Entstehen eines lokalen Brandes, wenn eine hohe FIO2 im Arbeitsbereich des Lasers bei supraglottischer Jet-Ventilation besteht. Daher wahre FIO2 < 0,4
Beschädigung des Jet-Katheters wenn er direkt getroffen wird. Eventuell kann er bei Verwendung hoher Energie und unter längerer Einwirkung derselben einschmelzen und ein Loch bekommen. ( dadurch Gefahr wenn eine hohe FIO2 lokal vorhanden wäre und angewendet wird )
C. Weitere mögliche, nicht laserbedingte, Komplikationen unter Jet-Ventilation
- Barotrauma bei Verwendung einer infraglottischen Jet-Technik,bei fehlendem Druckmonitoring
- Hypothetische jedoch nicht nachgewiese Komplikationen:
- Verschleppung von Papillommaterial in die Trache mit möglicher Gefahr einer Neuabsiedelung in tieferen Trachealabschnitten
- Aspiration
- Schäden an der Trachealschleimhaut (bei Langzeitbeatmung in der Intensivmedizin)
Typische Anwendungen supraglottischer laserchirurgischer Eingriffe
Synechie
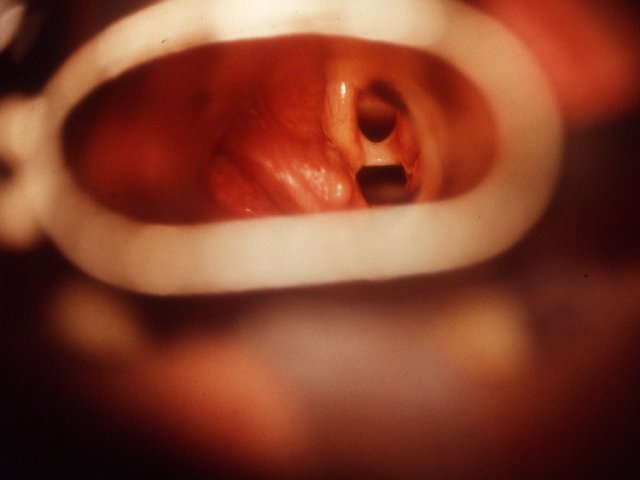
Larynxpapillomatose
Synechie nach Langzeitintubation. Eine normale Intubation ist nicht möglich. OP: Laserchirurgische Duchtrennung der bestehenden Synechie mittels supraglottischer Jet-Ventilation.
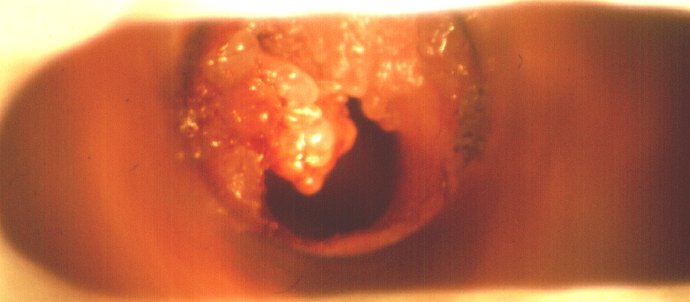
Blick in die Stimmbandebene bei einem Kind mit einer schweren Larynxpapillomatose. Duchführung des operativen Eingriffes mit dem CO2 Laser. Die Beatmung erfolgte mit supraglottischer Jet-Ventilation. Dem Operateur werden optimale Arbeitsbedingungen geboten.
10. Trachealresektion
Im operativen Bereich der HNO werden bei Vorliegen von Trachealstenosen Trachealquerresektionen durchgeführt.
OP: Resektion des stenotischen Segmentes mit einer End-zu-End-Anastomose der beiden Trachealstümpfe.
Vorgehen unter Jet-Ventilation
Der Vorteil der Verwendung eines Jet-Katheters liegt in den dem Operateur gebotenen besseren lokalen Arbeitsbedingungen.
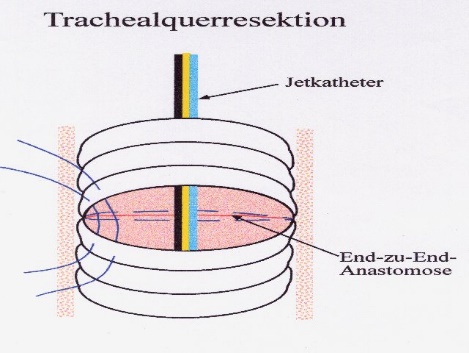
Die Abb. zeigt, daß die Durchführung der End-zu-End-Anastomose an der Trachealhinterwand leichter durchzuführen ist, wenn nur ein dünner Beatmungskatheter im Operationsgebiet vorhanden ist.
Jet-Katheter zur Trachealresektion
Es gibt spezielle industriell gefertigte Jet-Katheter, die für eine Trachealresektion geeignet sind. Die Verwendung verschiedener Katheter setzte jedoch auch Kenntnisse der Jet-Ventilationstechnik voraus und sollte von Anwendern ohne entsprechende Schulung und Kenntnisse nicht durchgeführt werden.
Anaesthesie: TIVA
Anaesthesieeinleitung mit Diprivan, Analgesie: Fentanyl, Remifentanil, Relaxation: Norcuron, Esmeron usw.
Anaesthesieaufrechterhaltung: z.B. Remifentanil, Propofol, Relaxation nach Notwendigkeit
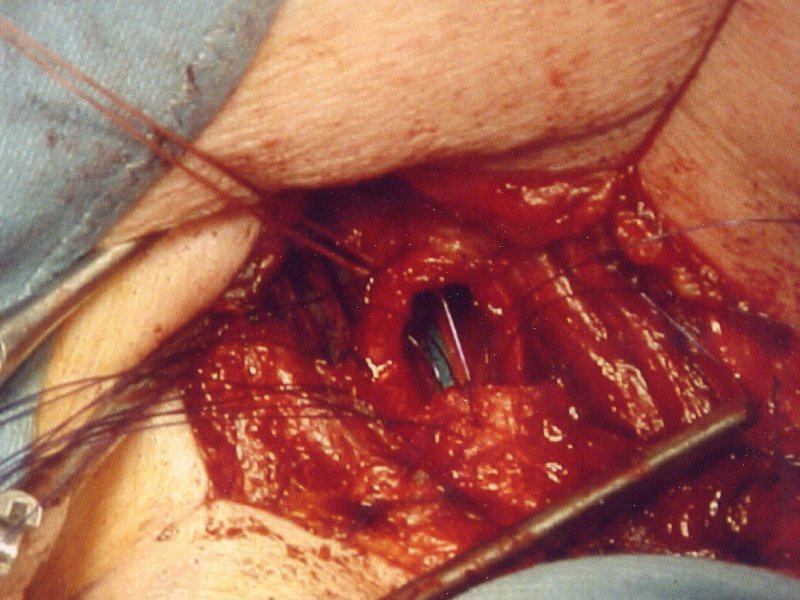
Trachealquerresektion:
Trachea-eröffnet; zu sehen ist ein Jet-Katheter ( 3-lumig ), rot – Beatmungsdruckmessung, grün-hochfrequente Jet-Leitung, weiß-niederfrequente Jet-Leitung –verdeckt.
Beatmungstechnisches Vorgehen:
- Zunächst normale orale Intubation mit Tubus 8-9mm.
- Vor Eröffnung der Trachea wird der Jet-Katheter durch den Tubus in die Trachea vorgeschoben. Beginn mit einer kurzen Jet-Ventilation. Überprüfung der Beatmungsdrücke und Jet-Geräteeinstellung
- Mit Eröffnung der Traches wird der Endotrachealtubus bis knapp unter die Stimmritze zurückgezogen und der Jet-Katheter wird hingegen distal des Operationsgebietes plaziert.
- Beginn mit Jet-Ventilation (meist Combined High-Frequency Jet-Ventilation) Beurteilung der Effektivität der Jet-Ventilation anhand: Sättigung, Blutgase, Beatmungsdrücke
- Je größer das nun operationsbedingte Leak durch Eröffnung der Trachea wird, desto größer wird der Luftverlust, um einen suffizienten Beatmungsdruck aufrechterhalten zu können. Es muß somit der Arbeitsdruck der nieder u.- hochfrequenten Jet- Ventilation gesteigert werden.
- Resektion des Trachealabschnittes unter Jet-Ventilation
- Nach Verschluß ( End zu-End Anastomose ) der Trachealhinterwand wird mit dem Verschluß der Trachealvorderwand begonnen. Unmittelbar vor den letzten Nähten wird der Endotrachealtubus unterhalb der Anastomosennähte plaziert und der Jet-Katheter wird durch den liegenden Tubus zurückgezogen und entfernt. Damit wird der Eingriff unter konventioneller Beatmung beendet.
- Monitoring: Arterie, Cava-Katheter, DK, Temperatur
11. Bronchoskopie
Es gibt bereits seit langem Tracheoskope und starre Bronchoskope, die für die Jet-Anwendung geeignet sind. Zusätzlich: Starres Tracheotomie-Endoskop n. Prof.Klemm
Tracheoskopie
Durchführung mit starrem Tracheo-Bronchoskop
Das Bronchoskop besitzt einen Ansatz zur konventionellen Beatmung.Wird das proximal aufsetzbare Fenster entfernt, dann muß die Beatmung mit der Hand durchgeführt werden. Es ist jedoch auch die Möglichkeit zur Durchführung einer Jet-Beatmung gegeben. Es sei an dieser Stelle darauf hinge wiesen, daß bei Tumoren im Larynxbereich oder anderen erschwerten Intubationsbedingungen das starre Bronchoskop im Notfall leichter in die Trachea vorgeschoben werden kann als ein Tubus (enge Zusammenarbeit mit dem Chirurgen ! )
Anaesthesie: TIVA
Bronchoskopie
- Eine flexible Tracheobronchoskopie in Narkose wird über einen Endotrachealtubus ausreichender Größe durchgeführt
- Starre Bronchoskopie mit Jet-Bronchoskop (Prototyp), oder
- mit starrem Bronchoskop mit einhängbarer Düse, Durchmesser bis 12 mm, kein Fenster
Durchführung in Jet-Ventilation möglich, indem eine Jet-Düse mit einer oder zwei Kanälen angesteckt wird. Durchführung einer entweder alleinigen nieder oder hochfrequente Jet-Ventilation oder einer gleichzeitigen nieder und hochfrequenten Jet-Ventilation
Z.B. Pulmonologisches Zentrum in Wien
3000 Eingriffe/Jahr
2500 Eingriffe in Jet-Ventilation
Kombination NF und JF, Verwendung des Twin Stream, eine Düse mit zwei Kanälen
Anaesthesie: TIVA
Jet Bronchoskopie für Dilatationstracheotomie (nach Prof.Klemm)
Dilatationstracheotomie mittels Tracheotomie-Endoskop (TED)
Verwendung eines von Prof. Klemm (Dresden ) entwickelten starren Beatmungs -Endoskopes für die percutane Dilatationstracheotomie(PDT). Dieses starre Endoskop besitzt einen integrierten Kanal für die Jet-Ventilation
Möglichkeit der Beatmung direkt durch das starre Endoskop
Primäre Intubation mit dem Endoskop oder Plazierung dieses starren Endoskopes neben dem Endotrachealtubus und nach sicherer intratrachealer Lage des Endoskopes Entfernung des Tubus
Es besteht ein optimaler endoskopischer Schutz der Trachealhinterwand vor Verletzungen durch eine dorsale Verlängerung des Endoskopes.
Nutzung des Diaphanoskopieeffektes durch einen Leuchtstab, damit leichte Identifikation des richtigen Punktionsortes
Bei stärkeren Blutungen besteht weiterhin eine gute Sicht sowie eine suffiziente Absaugmöglichkeit über das Endoskop
Dislozierte Knorpelfrakturen können sofort endoskopisch behandelt werden
Möglichkeit einer Re-Intubation durch das liegende Endoskop bei gegebener Indikation
Beamungsoption: Superponierte Hochfrequenz Jet-Ventilation mit Twinstream
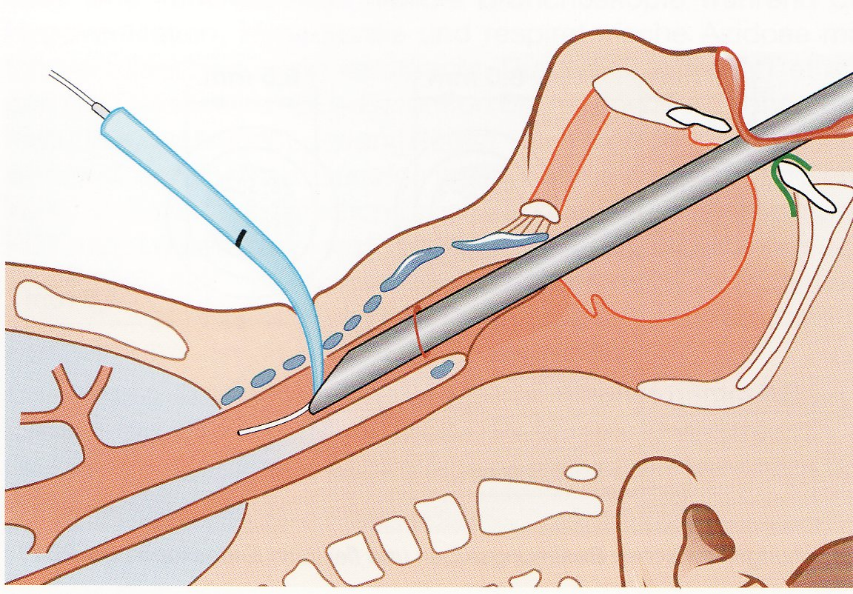
Zeigt die Verwendung eines Tracheotomie-Endoskopes nach Klemm
Eine Verletzung der Trachealhinterwand ist nicht möglich.
Komplikationen der PDT:
Blutungen – z.B.A.Thyroidea ima; eine erhöhte Blutungsgefahr tritt auf, wenn bei Punktion von der Mittellinie abgewichen wird und wenn die Punktion unter dem 4ten Trachealring (Shlugman et al.) vorgenommen wird !; schwierige Indentifikation von Ringknorpel bei dickem Hals, Struma; tangentiales punktieren der Trachea – Gefahr der weiteren Schädigung der Trachealwand; Plazierung der Kanüle in das Mediastinum – via falsa: Pneumothorax, Pneumomediastinum
Trottier et al. fand bei einem ICU Patientengut eine Komplikationsrate der PDT von 29%, davon wiederum 12,5% Trachealhinterwandveletzungen
Dislozierte Knorpelspangen sowie eingebrochenen Knorpeldeckel sind ebenfalls beschriebene Komplikationen als auch eine falsche Höhenlokalisation, die in weitere Folge zu einer Trachealstenose führen kann.
Shlugman et al.: Acute fatal haemmorhage during percutaneous dilalational tracheostomy; British Journal of Anaesthesia 90(4):517-20; 2003);
Trottier et al.: Posterior Tracheal Wall Perforation During Percutaneous Dilational Tracheostomy: An Investigation into its Mechanism and Prevention: Chest 1999;115:1383-1389).


